 По данным Всемирной организации здравоохранения, сердечно-сосудистые заболевания — основная причина смертей в мире. Ежегодно от них умирают около 18 миллионов человек. Вместе с Европейским медицинским центром рассказываем, какие болезни сердца встречаются чаще всего, почему они возникают и как следить за своим здоровьем.
По данным Всемирной организации здравоохранения, сердечно-сосудистые заболевания — основная причина смертей в мире. Ежегодно от них умирают около 18 миллионов человек. Вместе с Европейским медицинским центром рассказываем, какие болезни сердца встречаются чаще всего, почему они возникают и как следить за своим здоровьем.
Сердечно-сосудистые заболевания бывают только у людей в возрасте?
Нет, это проблема не только людей старшего возраста. Например, до 45 лет случается от 4% до 10% всех инфарктов миокарда. Все может начаться с артериальной гипертензии (повышенного давления), которая часто протекает без симптомов, но опасна своими осложнениями и может приводить к развитию других сердечно-сосудистых заболеваний. К ним, например, относятся ишемическая болезнь сердца и сердечная недостаточность. Ишемическая болезнь сердца тоже может никак не проявлять себя, пока не возникнет сразу самое серьезное осложнение — инфаркт миокарда. Но фатальные последствия можно предотвратить, если вовремя посещать врача и следовать его рекомендациям по профилактике и лечению.
Проблемы с сердцем возникают из-за неправильного образа жизни?
Это только одна из причин. Факторы риска делят на те, которыми можно или нельзя управлять. К последним, например, относятся пол, наследственность и возраст.
К факторам, на которые можно повлиять, относятся курение, чрезмерное употребление алкоголя, лишний вес, низкая физическая активность, повышенный уровень холестерина в крови. Риск развития болезней сердца могут увеличить артериальная гипертензия (ее еще называют гипертонией), сахарный диабет, почечная недостаточность, обструктивное апноэ сна и другие.
Расскажите про наследственность подробнее
Считается, что родители способны передать набор генов, который может сыграть определенную роль в развитии сердечно-сосудистых заболеваний. Кроме наследственности, на ухудшение прогноза заболеваний сердца и сосудов влияет образ жизни, который ведут в семье. В таком случае особенно важно постараться снизить риски: например, отказаться от курения, правильно и сбалансированно питаться и т. д.
Получается, основная профилактика — это правильно питаться, не курить и больше двигаться?
Да, это помогает в борьбе с сердечно-сосудистыми заболеваниями. Здоровым людям тоже нужно питаться разнообразно (например, есть побольше овощей и других продуктов, которые содержат клетчатку) и стараться употреблять меньше животных жиров, соли и сахара. Также нужно отказаться от курения, злоупотребления алкоголем, следить за весом и ввести в привычку регулярные физические нагрузки: например, ходить быстрым шагом.
Кроме изменения образа жизни, при наличии клинических показаний и по назначению врача нужно принимать лекарства — в частности, для снижения уровня холестерина, артериального давления или препятствующие образованию тромбов. Кроме того, нужно контролировать другие заболевания, которые могут повышать риски. Например, сахарный диабет, хроническую почечную недостаточность и другие.
В любом случае, оценить риск развития сердечно-сосудистых заболеваний у конкретного человека может только врач. Он будет анализировать разные показатели: пол, возраст, расовую принадлежность, уровень холестерина и артериального давления, предшествующее лечение. Учтет хронические заболевания и образ жизни пациента (например, есть ли у человека сахарный диабет, курит ли он). Для таких оценок у специалистов есть разные методы: шкала SCORE, ASCVD Risk Calculator и другие.

Вы говорили про холестерин. Объясните: как он влияет на сердце?
Холестерин в крови — это похожее на жир вещество, которое производит печень человека. Он участвует в образовании определенных гормонов, витамина D, веществ, которые помогают переваривать пищу, и является строительным материалом для клеток организма. Существуют разные типы холестерина — липопротеиды низкой плотности (его еще называют «плохим» холестерином) и липопротеиды высокой плотности (он считается «хорошим»). Когда в крови много «плохого» холестерина или мало «хорошего», риск сердечно-сосудистых заболеваний увеличивается. Холестерин может накапливаться в стенке артерий и образовывать атеросклеротические бляшки, которые сужают их просвет. Это может приводить к ишемической болезни сердца, инфаркту миокарда и другим заболеваниям сердечно-сосудистой системы.
Если ничего не беспокоит, проверяться не нужно?
Этот вопрос стоит обсудить со специалистом. Доктор поможет оценить риски различных сердечно-сосудистых заболеваний. В разных странах рекомендации могут немного отличаться, но чаще всего предлагают оценивать уровень холестерина, глюкозы, артериального давления и индекс массы тела (ИМТ). Например, в США людям с низким риском сердечно-сосудистых заболеваний советуют контролировать уровень холестерина, регулярно измерять артериальное давление. Тем, у кого есть избыточный вес, предлагают также проверять уровень сахара в крови. В европейских рекомендациях по лечению и диагностике ишемической болезни сердца тактика ведения пациента зависит от степени риска развития сердечно-сосудистых заболеваний.
В том случае, когда человек относится к группе высокого риска и врач предполагает возможную генетическую предрасположенность, могут быть рекомендованы генетическое тестирование и консультация генетика. Иногда это помогает выработать индивидуальную стратегию контроля рисков. В некоторых случаях генетический тест также нужен, чтобы определить чувствительность организма к лекарственным препаратам и вероятность развития нежелательных реакций.
В Клинике сердца и сосудов EMC придерживаются международных рекомендаций, а также мультидисциплинарного подхода — с каждым пациентом здесь работает целая команда специалистов: кардиологи, специалисты функциональной и ультразвуковой диагностики, эндоваскулярные хирурги, а также эндокринологи, диетологи и реабилитологи. Врачи выбирают оптимальную тактику лечения и не боятся сложных случаев. Кардиологи EMC практиковались в медицинских учреждениях Западной Европы, а сама клиника сотрудничает с профильными клиниками Германии, Италии и Франции.
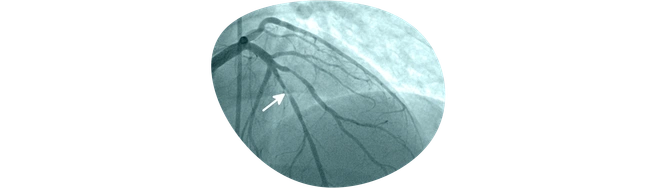
Раз ишемическая болезнь широко распространена, хочу знать, какие у нее симптомы. Расскажете?
Ишемическую болезнь сердца называют коварной из-за того, что она может протекать бессимптомно — в таком случае первым признаком может стать острый инфаркт миокарда. При наличии симптомов человек может ощущать дискомфорт и стеснение в груди или других частях тела (например, в руках, спине, шее, челюсти или животе), одышку.
При подозрении на инфаркт миокарда нужно немедленно вызвать скорую помощь. Симптомы могут быть различными: возможны нарастающая в течение нескольких минут острая (или давящая) боль, жжение в груди, которые могут распространяться к рукам, шее, челюсти или животу, появление тошноты, одышки, слабости и холодного пота.
В EMC госпитализируют пациентов с острым инфарктом миокарда и другими неотложными состояниями. У врачей есть все современные методы для комплексного обследования и лечения сердечно-сосудистой системы, включая выполнение рентгенохирургического лечения (ангиопластика и стентирование). После операции кардиологи ЕМС предлагают пациентам комплексное наблюдение и специальные реабилитационные программы, которые помогают быстрее восстановиться и перейти к здоровому образу жизни.
Почему возникает инфаркт миокарда?
Чаще всего острый инфаркт миокарда возникает из-за разрыва атеросклеротической бляшки, из места повреждения которой выделяются специальные вещества, способствующие образованию кровяного сгустка — тромба, тогда поток крови в артерии, снабжающей сердечную мышцу, блокируется. Из-за нарушения кровотока, как правило, повреждается сердечная мышца. Иногда инфаркт миокарда может возникнуть из-за сильного спазма коронарной артерии, который тоже может остановить приток крови.
Чем больше времени пройдет с момента сердечного приступа до восстановления кровотока, тем более серьезным может быть повреждение мышцы сердца, поэтому главный фактор успешного лечения — время, то есть то, насколько быстро человек окажется в больнице и получит квалифицированную медицинскую помощь.

Что делать, если врачи подозревают ишемическую болезнь сердца?
Следовать их советам. Врач может рекомендовать специальные исследования, включая ЭКГ, эхокардиографию и другие тесты, которые помогут выявить признаки нарушения кровоснабжения сердечной мышцы и определить тяжесть ишемической болезни сердца. В европейских рекомендациях среди возможных необходимых исследований есть также компьютерная томографическая ангиография. Это неинвазивный метод, который позволяет оценить состояние сердечных артерий. Для точной диагностики применяют прямую коронарную ангиографию — инвазивный метод. Врач вводит через кровеносный сосуд (на руке или в паховой области) тонкую трубку (катетер), подводит ее к сердцу и коронарным артериям и вводит специальный краситель (контрастное вещество), чтобы получить изображение сосудов.
После диагностики и оценки заболевания врач определит методы лечения. Чаще всего это изменение образа жизни и (при необходимости) специальные лекарства. Некоторым людям может понадобиться операция — стентирование или шунтирование. В первом случае специалист с помощью специального инструмента расширяет артерию баллоном и устанавливает внутри сосуда крошечную сетчатую трубку (стент), чтобы сохранить проходимость крови. Во втором кровь перенаправляют в обход пораженной артерии через шунт — кусочек артерии или вены из другой части тела, который подшивают во время операции.
Клиника EMC оснащена новейшей биплановой системой SIEMENS для проведения эндоваскулярных (внутрисосудистых) операций на артериях сердца, головного мозга и периферических артериях различных локализаций. Используются стенты последнего поколения с лекарственным покрытием. Их применение позволяет снизить риски рестенозов (повторного сужения просвета артерии), ранних и поздних тромбозов, а еще их можно использовать в артериях мелкого калибра, в отличие от стентов предшествующих поколений.
Сейчас все говорят про коронавирус. Люди с заболеваниями сердца в группе риска?
Это так. Люди старшего возраста с ишемической болезнью сердца, артериальной гипертензией с большей вероятностью могут получить осложнения от коронавирусной инфекции. В такой ситуации особенно важно вовремя обратиться к специалисту для лечения и не прекращать прием лекарств от сердечно-сосудистых заболеваний без консультации.
Сделано в продано!


