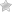Доброкачественная опухоль мочевого пузыря — это новообразование, которое относится к группе урологических патологий, не имеющее склонности к злокачественному росту и развитию метастаз. Доброкачественные опухоли могут происходить из различных слоев стенок мочевого пузыря, одной из характерных особенностей таких опухолей является их прорастание в полость мочевого пузыря. В сравнении со злокачественными новообразованиями, такие опухоли не представляют угрозы жизни пациента, но все же они склонны к множеству неприятных проявлений и провоцированию осложнения.
Симптомом данной категории опухолей может быть гематурия, различные дизурические расстройства, а также ощущение боли в области мочевого пузыря. Диагностика таких опухолей подразумевает применение ряда урологических исследований (УЗИ, нисходящая цистография, цистоскопия с забором биоптата, исследование свойств мочи и пр.). Основой лечения данной категории патологических изменений мочевого пузыря являются хирургические вмешательства по удалению новообразований.
Причины развития доброкачественных опухолей мочевого пузыря
Для современной медицины точные причины развития новообразований в организме, в том числе и опухолей, образовывающихся в мочевом пузыре, остаются не известными. Существует группа предрасполагающих факторов, которые согласно статистическим данным, могут способствовать появлению новообразований, к числу которых относятся:
- дисбаланс гормонов, пониженная активность защитной системы организма;
- вредные вещества в окружающей среде;
- хронические воспалительные процессы в уретре и мочевике, а также другие патологии мочеполовой системы (лейкоплакия, шеечный цистит, мочекаменная болезнь, простатит, изъязвления стенок мочевого пузыря и пр.);
- застойные процессы в мочевом пузыре в совокупности с курением (зачастую вредные химические вещества, содержащиеся в сигаретном дыме, задерживаются на стенках мочевого пузыря и провоцируют разрастание его эпителиальных клеток);
- инвазии паразитов (шистосомоз, бильгарциоз и другие);
- возраст пациента и анатомические особенности мочевого пузыря.
Классификация доброкачественных опухолей мочевого пузыря
Данные новообразования могут быть эпителиального и неэпителиального генезиса. Эпителиальные доброкачественные опухоли встречаются не часто, поскольку основная масса новообразований из эпителия имеют злокачественный характер. К доброкачественным эпителиальным новообразованиям относятся полипы и папилломы, некоторые из них могут иметь склонность к малигнизации.
Полипы бывают различных размеров и представляют собой тканевые выступы в просвет мочевого пузыря. Данный вид урологических опухолей может иметь одиночный или множественный характер.
Папилломы мочевого пузыря прорастают из покровного эпителия и являются зрелыми новообразованиями с экзофитным ростом. При микроскопическом исследовании отмечается наличие бархатистой, сосочкообразной поверхности. Они имеют розововато-белую окраску и мягкую консистенцию. Папилломы также могут иметь множественный и одиночный характер, а иногда встречается тотальное поражение стенок мочевого пузыря в виде папилломатоза.
К числу доброкачественных новообразований неэпителиальной этиологии относятся: миомы, фибромы, гемангиомы, фибромиксомы, невриномы.
Симптомы доброкачественных опухолей мочевого пузыря
Достаточно часто клиническая картина данной патологии является скрытой. В большинстве случаев симптомами доброкачественных опухолей мочевого пузыря являются дизурические расстройства, а также гематурия.
Кровь в моче
Количество крови в моче может быть незначительным и выявляться лишь с помощью лабораторной диагностики (микрогематурия) или визуализироваться невооруженным глазом (макрогматурия). Гематурические явления могут быть одномоментными, длительными или периодическими и, как правило, являются причиной обращения к урологу.
Расстройства в мочеиспускании
Расстройства мочеиспускания развиваются в случае присоединения воспалительных процессов в мочевом пузыре. Чаще всего дизурическая дисфункция проявляется в виде странгурии (утрудненного мочеиспускания), частых позывов к мочеиспусканию, ишурии (острой задержке мочи), тенезмов, а также болевом синдроме в области промежности и над лобком, градация которых осуществляется в конце мочеиспускания.
Дизурические расстройства
Дизурические расстройства могут быть обусловлены размером новообразования и его локализацией, к примеру, новообразования больших размеров или полипы на длинном основании могут перекрывать просвет уретры или мочеточника и препятствовать нормальному выделению мочи. При отсутствии своевременного лечения такие процессы могут осложниться гидронефрозом, пиелонефритом, хронической почечной недостаточностью, уремией или уросепсисом.
Некоторые из доброкачественных новообразований мочевого пузыря склонны к перекручиванию, вследствие чего развивается некроз части опухоли, который осложняется различными воспалительными процессами. Омертвевшая часть новообразования отрывается, при этом сосуды в месте отрыва начинают кровоточить, что проявляется усилением гематурии. Новообразования в мочевом пузыре являются предрасполагающим фактором к частым рецидивам некоторых урологических заболеваний воспалительного характера (циститы, пиелонефриты, уретриты).
Диагностика доброкачественных опухолей мочевого пузыря
Диагностика данной группы патологий осуществляется на основании анамнеза, осмотра пациента, а также результатов инструментальных и лабораторных исследований. В процессе сбора анамнеза особое внимание уделяется наличию факторов, которые могут определить пациента в группу риска развития новообразований, в частности его генетическая предрасположенность, вредные условия труда, курение и пр.
Наличие новообразования определяется посредством ультразвукового исследования мочевого пузыря. Этот метод диагностики является неинвазивным и не несет информации о происхождении новообразования, а также его морфологических качествах. С целью визуализации стенок мочевого пузыря проводится цистоскопия, для определения морфологических особенностей новообразования — цистоскопическая биопсия. Цистоскопия дает возможность выявить точную локализацию опухоли, ее распространенность, размеры и цвет. Исследование биоптата позволяет исключить (или подтвердить) злокачественность новообразования, в случае доброкачественности опухоли — определить из каких клеток она произошла, что значительно облегчает выбор тактики лечения. В некоторых случаях, для уточнения диагноза, а также выявления сопутствующих заболеваний, показана цистография или КТ.
Также в диагностических целях выполняется экскреторная урография и нисходящая цистография. Определить наличие эритроцитов в моче (гематурии) позволяют лабораторные методы исследования, самым информативным является анализ мочи по Нечипоренко.
Лечение доброкачественных опухолей мочевого пузыря
Неэпителиальные доброкачественные новообразования небольших размеров, имеющие бессимптомное течение, как правило, не требуют никаких вмешательств, пациентам с такими патологиями достаточно динамического наблюдения, в процессе которого осуществляется УЗИ мочевого пузыря и цистоскопические исследования. В случае роста новообразования пациентам может быть показано консервативное или оперативное лечение.
Консервативное лечение
Консервативная терапия показана при лечении эпителиальных опухолей, склонных к малигнизации и предусматривает внутриполостное введение химиотерапевтических препаратов, с противоопухолевым механизмом действия. Такие препараты способствуют исчезновению новообразованию посредством восстановления местного иммунитета тканей.
Хирургическое лечение
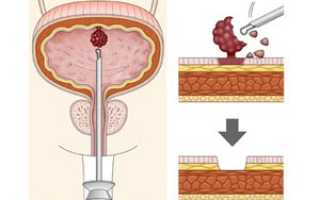
Оперативное лечение доброкачественных новообразований осуществляется путем проведения хирургической цистоскопии с трансуретальной цисторезекцией или воздействием на опухоль электрическими импульсами. По завершению операции производится катетеризация мочевого пузыря, катетер может находиться в мочевом пузыре до 5 суток, длительность его использования зависит от размера оперативного вмешательства и сопутствующей терапии (назначение обезболивающих средств, антибиотиков, спазмолитиков).
Язвы и пограничные новообразования являются показанием к иссечению пораженной стенки мочевого пузыря с применением открытого доступа оперативного вмешательства или трансуретальной резекции (ТУР).
Прогноз и профилактика доброкачественных опухолей мочевого пузыря
Достаточно часто полипам и папилломам свойственно бессимптомное течение, до момента малигнизации, что значительно усложняет лечение и уменьшает шансы положительного результата. Неэпителиальные новообразования имеют более благоприятный прогноз, поскольку не склонны к злокачественному росту и наличию метастаз, но все же отсутствие адекватной терапии может спровоцировать множество осложнений, поэтому при выявлении данных патологий (особенно новообразований больших размеров) необходимо регулярно наблюдаться у врача-уролога и выполнять все рекомендации.
Очень часто пациентам с доброкачественным характером новообразований мочевого пузыря показано оперативное лечение, которое подразумевает наличие реабилитационного периода после операции и возможных рисков осложнения (кровотечения, инфицирования, спаечных процессов).
С целью профилактики данной группы патологий рекомендовано исключить вредные привычки (особенно курение), вести здоровый образ жизни, рационально питаться, а при появлении каких-либо урологических жалоб обращаться за специализированной медицинской помощью.
Опухолью мочевого пузыря называют доброкачественное новообразование, возникающее на его стенках. Наиболее часто патологические процессы происходят на задней и боковых стенках пузыря, шейке, в мочепузырном треугольнике (треугольник Льето), изменяя количественный и качественный состав клеток эпителия слизистых оболочек.
Доброкачественная опухоль мочевого пузыря, как правило, локализуясь на определённом участке поверхностей, изменяет его клетки, в результате чего образуются полипы, аденомы, эндометриоз, феохромоцитомы (фиброепителиомы), лейомиомы, рабдомиомы, невриномы и папилломы в мочевом пузыре, где преимущественно располагаются все опухоли мочевыделительной системы. Мужское население от 50 до 70 лет заболевает опухолевыми болезнями мочевого пузыря в 4 раза чаще, чем женское.
Эпителиального происхождения доброкачественные опухоли встречаются у 95-98% больных в виде папиллом и полипов, которые при озлокачествлениипроцесса могут перейти в разные виды рака мочевого пузыря и аденокарциному (90-96% от всех опухолей мочевого пузыря). Папиллома мочевого пузыря, невзирая на её морфологически доброкачественнуюструктуру, определяется как предраковая опухоль, потому как имеет склонность к частым рецидивами перерождению в злокачественную.
Доброкачественные опухоли мочевого пузыря отличаются отсутствием метастазирования, поражения здоровых тканей вокруг и продолжением роста после оперативного удаления. Самую большую распространенность среди мужчин после 45 лет получила аденома, хотя за последние десятки лет она значительно «помолодела».
Неэпителиального происхождения (из соединительной ткани) опухоли мочевого пузыря в виде фибром, миом, гемангиом, фибросарком — очень редко встречающиеся новообразования, хотя саркомы, дающие лимфогенные и гематогенные метастазы на ранних стадиях, определяются гораздо чаще.
Классификация опухолей мочевого пузыря
Доброкачественные опухоли делятся на группы эпителиального и неэпителиального происхождения. К эпителиальным условно доброкачественным опухолям относятся:
- Папилломы, представляющие собой многочисленные длинные разветвленные ворсинки со множеством кровеносных сосудов, которые определяются как потенциально злокачественные, т.к. склонны к малигнизированию.
- Аденома (гиперплазия) предстательной железы, образующаяся из клеток слизистой мочевого пузыря или стромальной составляющей предстательной железы. Она имеет узелки, которые при увеличении размеров сдавливают мочевыводящий канал, мешая процессу мочеотделения.
- Эндометриозмочевого пузыря — это опухоль, являющаяся итогом гормональных нарушений, когда имеется избыток эстрогенов и дефицит прогестерона, с губчатой структурой из разнокалиберных кист на стенке, выпирающих в пузырь, на фоне повышенной отечности и гиперемии околослизистого пространства. Эндометриоз зависим от менструального цикла, имеет склонность к озлокачествлению клеток.
- Полипы — это выступающие над слизистым слоем мочевого пузыря патологические разрастания тканей.
- Феохромоцитома — нейроэндокринная опухоль в мышечном слое шейки, образовавшаяся из клеток хромаффинной ткани, выделяющей переизбыток катехоламинов.
- Типичная фиброэпителиома — нежное ворсистое новообразование на ножке, которое может размножиться.
- Атипичная фиброэпителиома — ворсинчатое образование с более грубыми ворсинками на более толстой ножке, с умеренно отечной и гиперемированной слизистой оболочкой вокруг. При объединении с папилломатозом она опасна перерождением в злокачественную опухоль.
К неэпителиальным доброкачественным опухолям мочевого пузыря относятся фибромы, миомы, фибромиксомы, гемангиомы, липомы, лимфангиомы, опухоль Абрикосова (зернистоклеточная опухоль), невриномы, встречающиеся в урологической практике относительно нечасто.
Прогноз и профилактика доброкачественных опухолей мочевого пузыря
В основной практике полипы и папилломы продолжительное время могут никак себя не проявлять, поэтому их обнаружение и лечение на запущенных стадиях озлокачествления редко даёт положительные результаты. Чтобы избежать усложнений заболевания, люди из группы риска должны периодически обследоваться, избавляться от провоцирующих опухолеобразование болезней, вести здоровый образ жизни и находиться под наблюдением врача. Послеоперационный период при неосложненных новообразованиях длится недолго, и возврат к нормальной полноценной жизни равен практически 100%.
Причины развития доброкачественных опухолей мочевого пузыря
Этиология развития опухолей мочевого пузыря окончательно не определена, однако, исходя из известных факторов, определяются следующие:
- анилиновые красители, особенно их производные — ароматические амины с их конечными метаболитами (бензидином, нафтиламином и др.), обладающие канцерогенным действием на работников лакокрасочных, бумажных, химических и резиновых производств;
- различные канцерогены окружающей среды, попадая в организм и выводясь с мочой, приобретают патологическое влияние на уротелий при застое мочи;
- курение и стаз мочи являются толчковым механизмом к образованию опухолей мочевого пузыря, когда ортоаминофенолы (продукты конечного обмена аминокислоты триптофана) вызывают разрастание клеток эпителия мочевыводящего тракта;
- возраст и пол больного, анатомические особенности строения мужской мочевыводящей системы, морфологические отличия слизистой пожилых людей, часто приводящие к застою мочи;
- наличие и частота воспалительных заболеваний уретры и мочевого пузыря, таких как шеечный цистит, простатит, мочекаменная болезнь, лейкоплакия, изъязвления мочевого пузыря;
- нарушения гормонального фона, снижение активности Т-системы иммунитета;
- паразитарные инвазии типа бильгарциоза, шистомоза и другие.
Кроме этого, существует обсуждаемая тема в мировой медицине о вирусном происхождении новообразований в мочевом пузыре.
Симптомы
Доброкачественная опухоль мочевого пузыря, симптомы которой обычно никак не проявляются, обнаруживается, как правило, случайно. Основные и наиболее выраженные симптомы доброкачественных опухолей:
- гематурия различных типов выраженности (микро-, макрогематурия, тотальная, терминальная): главный симптом при любой доброкачественной опухоли — это наличие крови и её сгустков в мочевой жидкости на различных этапах мочеиспускания у большинства пациентов, что отличает виды и стадии опухоли;
- дизурия — затрудненное мочеиспускание, наблюдаемое у трети пациентов с частотой, увеличивающейся в результате ухудшения состояния больного;
- вторичный цистит и восходящий пиелонефрит как результат распада новообразования;
- различной выраженности дискомфорт, жжение или болезненность при мочеиспускании;
- докучающие позывы к мочеиспусканию;
- недержание мочи у мужчин и женщин;
- ложные позывы к дефекации, боль, распространяющаяся в промежность, прямую кишку, крестец при опухоли шейки мочевого пузыря;
- нарушение опорожнения мочевого пузыря при сжимании устьев мочеточников опухолями приводит к проявлению признаков хронической почечной недостаточности, пиелонефроза и уретерогидронефроза;
- болевые ощущения, рези внизу живота, локализующиеся в лобковой, а затем и в паховой области.
Иногда, вследствие перекручивания полипа или папилломы пузыря, происходит острое нарушение кровообращения, ведущее к инфаркту новообразования, что сопровождается усилением гематурии. Доброкачественные опухоли мочевого пузыря являются катализаторами рецидивов воспалительных заболеваний мочевыводящих путей — циститов, восходящих уретеропиелонефритов.
Опасность перерождения доброкачественных тканей папиллом мочевого пузыря в злокачественные наиболее велика у заядлых курильщиков. Папилломы мочевого пузыря имеют склонность к повторному прорастанию с непредсказуемой периодикой, с каждым рецидивом становясь более злокачественными, чем прежде удаленные опухоли.
Диагностика
Чтобы выявить и достоверно определить наличие, тип и стадию опухоли мочевого пузыря, необходимо провести комплексную диагностику пациента всеми доступными в настоящее время методами. Особенно следует отметить следующие.
Бимануальная пальпация (ручное исследование) — обязательное исследование, однако маленькие опухоли, выросшие вовнутрь, как правило, не пальпируются, а новообразование, которое удалось пальпировать, указывает на распространившееся проникающее поражение мочевого пузыря.
Ряд клинических и биохимических анализов крови и мочи через определённые этапы времени, позволяющие провести точную оценку развития заболевания.
Рентгенологическое исследование пузыря с введением контрастного вещества (экскреторная урография) в полость пузыря для определения дефекта наполнения его мочевой жидкостью и определения состояния его слизистой оболочки. Иногда это исследование проводят в условиях двойного контрастирования, вводя кислород в мочевой пузырь и окружающую его клетчатку, чтобы уточнить степень инфильтрации стенки пузыря и распространения её на окружающие участки.
Эндоскопическое исследование полости пузыря (цистоскопия) предоставляет его внутреннюю картину, помогает с достаточной точностью определить вид опухоли, её характеристики и площадь поражения с обязательным получением тканей и мочи для бактериологического анализа.
Цитологический анализ мочевой жидкости с целью выявления атипичных клеток проводится в случаях, когда нет возможности произвести биопсию на гистологию. Трансуретральная пункционная биопсия тканей опухоли для определения их гистологии выполняется как отдельная процедура или при трансуретральной резекции мочевого пузыря. УЗИ (ультразвуковое исследование) пузыря и органов малого таза выявит новообразование, его вид, размеры, экспозицию и широту распространенности.
Использование магнитно-резонансной и компьютерной томография почек с введением контрастного вещества позволит обнаружить опухоль пузыря, степень её прорастания в стенки и соседние органы, развитие метастазов в регионарных лимфатических узлах. Экскреторная томография с введением контрастных веществ в вену позволит осуществить контроль над их выходом из почек и последующим выводом из организма.
Лечение
Хирургическое удаление является обязательным при диагностике доброкачественных новообразований методом трансуретральной резекции, эндоскопии, электро- или лазерной коагуляции опухоли. Также предписывается полное удаления мочевого пузыря в случае значительного вовлечения его и уретры в опухолевый процесс.
Лекарственное лечение обычно бывает направлено на укрепления местного и общего иммунитета. Противовоспалительная, противопаразитарная и противовирусная терапия назначается при необходимости. Частое урологическое заболевание, составляет 3-4% всех опухолей. Встречается преимущественно в возрасте старше 50 лет, у мужчин — в 3-4 раза чаще, чем у женщин. В последние годы частота этого заболевания нарастает.
Этиология и патогенез. Теория химического генеза опухолей мочевого пузыря основана на изучении так называемых профессиональных опухолей мочевого пузыря, которые ни по морфологии, ни по клинической картине не отличаются от «спонтанных». Профессиональные опухоли возникают у работников анилинокрасочной промышленности вследствие контакта с канцерогенными веществами, главным образом бетанафтиламином и бензидином. В настоящее время установлено, что не сами эти вещества, а их конечные метаболиты (типа ортоаминофенолов), выделяющиеся с мочой, оказывают канцерогенное действие на уротелий.
Известно также, что в организме здорового человека образуются и выделяются с мочой другие химические вещества типа ортоаминофенолов — метаболиты аминокислоты триптофана (3-гидроксикинуренин и др.), обладающие канцерогенными свойствами. В связи с этим важное патогенетическое значение приобретает застой мочи, длительность контакта уротелия с канцерогенными факторами. Не случайно опухоли чаще возникают в мочевом пузыре, чем в почечной лоханке и мочеточнике, встречаются преимущественно у пожилых мужчин, т.е. в условиях более вероятного стаза мочи.
В последние годы установлена также роль загрязнений внешней среды (дымы, выхлопные газы) и курения в генезе опухолей мочевого пузыря. Вирусная теория происхождения эпителиальных опухолей мочевого пузыря основывается на сходстве их с другими вирусными новообразованиями (бородавки, остроконечные кондиломы), но окончательно еще не доказана. В некоторых случаях причиной возникновения новообразований мочевого пузыря являются язвы его, а в странах Африки и Ближнего Востока — паразитарное заболевание шистосомоз (бильгарциоз).
Классификация. Различают опухоли мочевого пузыря эпителиального и неэпителиального происхождения. Доброкачественные неэпителиальные опухоли — фибромы, миомы, фибромиксомы, гемангиомы — в клинической практике встречаются крайне редко. Несколько чаще наблюдаются злокачественные неэпителиальные опухоли — саркомы, обладающие быстрым ростом и способностью давать ранние отдаленные метастазы. Наиболее часты эпителиальные новообразования мочевого пузыря — папиллома и рак. Папиллома — морфологически доброкачественная опухоль, но по клиническому течению потенциально злокачественная, так как по мере своего существования и роста малигнизируется.
В настоящее время принята международная классификация рака мочевого пузыря по системе TNM, рекомендованная Международным противораковым союзом (T — первичная опухоль; N — регионарные лимфатические узлы; M — отдаленные метастазы): T1 — опухоль инфильтрирует подэпителиальную соединительную ткань, не распространяясь на мышечную. Бимануально прощупывается мягкая, свободно смещаемая опухоль; Т2 — опухоль инфильтрирует поверхностный мышечный слой. Бимануально прощупывается подвижное уплотнение стенки мочевого пузыря; Т3 — опухоль инфильтрирует глубокий мышечный слой. Бимануально прощупывается подвижная плотная или бугристая опухоль; Т4 — опухоль прорастает в тазовую клетчатку или соседние органы. При бимануальном исследовании фиксирована к стенке таза либо переходит на предстательную железу, влагалище или брюшную стенку; Nx — состояние лимфатических узлов до операции оценить невозможно (после гистологического исследования удаленных лимфатических узлов могут быть дополнены Nx-, или Nx+); N1 — метастазы в регионарных лимфатических узлах определяются рентгенологическими или радиоизотопными методами исследования; M0 — отдаленные метастазы не обнаружены; M1 — имеются метастазы в отдаленных органах.
Симптоматика. Основные симптомы опухолей мочевого пузыря — гематурия и дизурия. Обычно кровь в моче появляется внезапно. Гематурия — наиболее ранний симптом, длится в течение 1-2 сут, часто бывает однократной, но может повториться через определенное время, иногда даже спустя несколько лет. Гематурия может быть тотальной либо терминальной, имеет разную интенсивность.
Дизурия появляется в случае присоединения цистита к основному заболеванию, а также при распаде опухоли или значительной инфильтрации ею пузырной стенки. По мере прорастания опухолью стенки мочевого пузыря и вовлечения в процесс имеющихся в ней нервных окончаний усиливаются боли, главным образом в конце мочеиспускания. Емкость мочевого пузыря постепенно уменьшается. Наступают частые мучительные тенезмы, странгурия, почти постоянные боли в надлобковой области и промежности.
Серьезным осложнением рака мочевого пузыря является сдавление терминального отдела мочеточника, что приводит к нарушению динамики опорожнения верхних мочевых путей. Постепенно развиваются гидроуретеронефроз и пиелонефрит, сопровождающиеся болью в поясничной области, повышением температуры тела. Вовлечение в процесс обоих мочеточников постепенно приводит к хронической почечной недостаточности, уремии, уросепсису. Раковый процесс долго ограничивается поражением стенки мочевого пузыря, и сравнительно поздно в процесс вовлекаются регионарные лимфатические узлы. Метастазы в отдаленных органах встречаются редко.
Диагностика основывается главным образом на результатах цистоскопии. Все остальные методы исследования имеют вспомогательное значение. Пальпаторные данные можно получить при большой плотной опухоли у худого больного, когда она прощупывается над лобком. Инфильтрация опухолью дна мочевого пузыря, тазовой клетчатки и соседних органов может быть определена под наркозом при бимануальном исследовании через прямую кишку у мужчин и влагалище у женщин.
Цистоскопия, помимо обнаружения самой опухоли, дает представление о ее локализации, величине, характере, отношении к стенке мочевого пузыря. Папиллома имеет нежные удлиненные ворсинки, свободно флотирующие в полости мочевого пузыря. Часто удается видеть, что ворсинки просвечивают и в центре их расположен кровеносный сосуд. Ножка папилломы имеет различную длину и ширину. Встречаются папилломы с узкой длинной ножкой, а также папилломы на широком основании. Они могут быть одиночными и множественными.
Папиллярная, или ворсинчатая раковая опухоль мочевого пузыря расположена на широком основании и своей формой часто напоминает цветную капусту. Ворсинки опухоли гораздо крупнее и грубее, чем у папилломы. Они имеют более округлую форму, не просвечивают, иногда выделяются в виде гребней. Нередко в центре опухоли можно заметить участки распада, инкрустированные мочевыми солями. Иногда ворсинчатый рак имеет вид мелких цветов сирени или напоминает стелющийся мох. Вокруг основания папиллярного рака слизистая оболочка бывает гиперемированной, отечной, собранной в грубые складки.
Изменения слизистой оболочки вокруг опухоли связаны с прорастанием, инфильтрацией стенки мочевого пузыря злокачественным новообразованием. Элементы мелко- и крупнопузырчатого (буллезного) отека свидетельствует о блокаде раковой опухолью лимфатических щелей подслизистого слоя мочевого пузыря. Плотный, или «солидный», рак мочевого пузыря встречается реже папиллярного. При цистоскопии он чаще всего имеет вид крупных бугристых образований, вдающихся в полость мочевого пузыря и покрытых отечной слизистой оболочкой с очагами кровоизлияния. Иногда опухоль имеет вид мясистого образования, на поверхности которого видна густая сеть сосудов.
Ценные сведения могут быть получены при рентгенологическом исследовании, которое следует начинать с экскреторной урографии. Она позволяет судить по состоянию верхних мочевых путей об отношении опухоли к устьям мочеточников. При различной степени инфильтрации интрамуральной части мочеточников наблюдаются разные изменения в верхних мочевых путях: от небольшого нарушения динамики их опорожнения до развития гидроуретеронефроза и даже полного выключения почки на стороне поражения мочевого пузыря.
Нисходящая цистограмма обнаруживает дефект наполнения при экзофитном росте опухоли и асимметрию мочевого пузыря при инфильтрирующем эндофитном росте. Контуры мочевого пузыря и более четкое изображение самой опухоли можно получить с помощью осадочной цистографии. Цистография при необходимости может быть дополнена полицистографией, перицистографией с томографией, а также тазовой венографией и тазовой артериографией.
В последние годы для определения степени инфильтрации опухолью стенки мочевого пузыря с успехом применяют эхографию. Метастазы в подвздошных и поясничных лимфатических узлах удается выявить с помощью рентгеноконтрастной лимфоаденоангиографии или радиоизотопного лимфосканирования.
При дифференциальной диагностике опухолевого процесса с язвой, лейкоплакией, туберкулезом, сифилисом, эндометриозом и другими патологическими процессами в мочевом пузыре важное значение имеет эндовезикальная биопсия, при которой кусочек ткани из мочевого пузыря получают специальными инструментами типа щипчиков, проводимыми через операционный цистоскоп. При несомненном наличии новообразования биопсия имеет весьма относительную ценность, так как взятие кусочка ткани с поверхности опухоли не может решить главного вопроса — о глубине распространенности опухолевого процесса.
Цитологическое исследование мочи приобретает особое значение в тех случаях, когда по какой-то причине цистоскопическое и цистографическое исследование затруднено или невозможно.
Лечение представляет трудную задачу по нескольким причинам. Во-первых, больные поздно обращаются к врачу ввиду довольно длительного бессимптомного периода заболевания; во-вторых, опухоли мочевого пузыря чрезвычайно склонны к рецидивированию; в-третьих, попытка соблюсти основной онкологический принцип лечения — полное удаление пораженного органа (в данном случае мочевого пузыря) — встречает ряд затруднений, связанных не столько с тяжестью оперативного вмешательства, сколько со сложностью проблемы отведения мочи и возможными послеоперационными осложнениями.
Основным методом лечения является оперативное вмешательство. При папилломах применяют трансуретральную электрорезекцию мочевого пузыря. Если по техническим причинам она не может быть выполнена, осуществляют электроэксцизию папиллом на вскрытом мочевом пузыре. При раке в стадиях T1-3 производят резекцию стенки мочевого пузыря в пределах здоровых тканей, т.е. отступя не менее 2 см от края опухоли. Если опухоль расположена в области устья мочеточника, удаляют соответствующий участок мочевого пузыря с пересадкой одного или обоих мочеточников в оставшуюся его часть.
При вовлечении в опухолевый процесс части шейки мочевого пузыря должна быть произведена клиновидная резекция шейки. При изолированном поражении всей или большей части шейки мочевого пузыря удаляют шейку с окружающей клетчаткой, у мужчин вместе с предстательной железой и семенными пузырьками. Края оставшейся верхней части пузыря прошивают длинными шелковыми лигатурами, которые выводят по мочеиспускательному каналу и фиксируют к коже бедра.
Подобная операция может быть произведена при вовлечении в раковый процесс не только шейки, но и треугольника мочевого пузыря. Мочеточники в этом случае предварительно имплантируют в купол мочевого пузыря. При обширном поражении мочевого пузыря раковой опухолью, исключающей возможность резекции органа в пределах здоровых тканей, показана цистэктомия. Резекцию мочевого пузыря и цистэктомию сочетают с удалением подвздошных лимфатических узлов. Иноперабельным больным при мучительных позывах на мочеиспускание, а также глубоком прорастании шейки мочевого пузыря приходится прибегать к паллиативным операциям с целью отведения мочи.
Это может быть осуществлено путем эпицистостомии, однако больные с далеко зашедшим опухолевым поражением мочевого пузыря плохо переносят пребывание в нем дренажной трубки. Поэтому для отведения мочи при иноперабельном раке мочевого пузыря предпочтительнее применять двустороннюю нефропиелостомию либо уретерокутанеостомию. Последняя операция более выгодна в связи с удобством последующей смены дренажных трубок и возможностью одновременно произвести перевязку внутренних подвздошных артерий (для уменьшения кровотечения из опухоли и возможного замедления ее роста). В случае сдавления обоих мочеточников раковым инфильтратом только дренирование одной или обеих почек через паренхиму, лоханку или мочеточник может на некоторое время продлить жизнь больного.
Химиотерапия как самостоятельный метод воздействия пока еще не приносит существенного облегчения больным раком мочевого пузыря. Известны лишь отдельные случаи благоприятных результатов при сочетании оперативного вмешательства с назначением спиразидина, циклофосфана или 5-фторурацила. Имеются отдельные наблюдения благоприятного действия блеомицина, а также ТиоТЭФ при введении его в мочевой пузырь по 20-30 мг через день.
В последние годы у ряда больных получен положительный эффект от внутрипузырного введения дибунола (ионол). Лучевую терапию как самостоятельный метод лечения рака мочевого пузыря применяют главным образом при иноперабельных опухолях, чаще с паллиативной целью. Операбельные опухоли подвергаются лучевой терапии только при категорическом отказе больного от операции или противопоказаниях к ней со стороны общего состояния.
В качестве вспомогательного метода при оперативном лечении больных раком мочевого пузыря лучевую терапию применяют:
1) в предоперационном периоде, когда операбельность опухоли сомнительна (T3N0M0, T3N1M0). Если в результате предоперационной лучевой терапии опухоль не переведена в операбельное состояние, целесообразно продлить облучение, превратив его в самостоятельный метод лечения;
2) в послеоперационном периоде, когда нет уверенности в радикальном выполнении резекции мочевого пузыря или цистэктомии. Из способов облучения наиболее эффективна при опухолях мочевого пузыря телегамматерапия. Использование в клинической практике последних лет мощных источников высоких энергий (бетатроны, линейные ускорители) открывает новые перспективы лучевой терапии больных с опухолями мочевого пузыря.
Результаты лечения в настоящее время, к сожалению, нельзя еще считать удовлетворительными. Папилломы и рак мочевого пузыря при органосохраняющих операциях часто рецидивируют. Своевременное удаление мочевого пузыря при отсутствии метастазов и до прорастания опухоли в соседние органы и ткани связано с необходимостью пересадки мочеточников в кишечник или кожу передней брюшной стенки, что сопряжено с тяжелыми осложнениями. Пока еще велик процент осложнений в ближайшие и более поздние сроки после этих операций. Наилучшие результаты у больных раком мочевого пузыря наблюдаются при комбинированном органосохраняющем лечении (резекция пузыря и лучевая терапия в послеоперационном периоде).
Прогноз зависит главным образом от стадии опухоли мочевого пузыря и радикальности проведенного лечения. Весьма важным условием благоприятного исхода после любого метода лечения является систематическое диспансерное наблюдение. В связи с большой склонностью опухолей мочевого пузыря к рецидивам больным необходимо регулярное контрольное цистоскопическое обследование в течение всей жизни: в течение первого года — каждые 3 мес, в следующие 3 года — 2 раза в год, затем — 1 раз в год. Это позволяет своевременно выявлять и ликвидировать рецидивы опухолей мочевого пузыря.
Профилактика сводится к строжайшему врачебному наблюдению за рабочими анилинокрасочной промышленности, своевременному и упорному лечению воспалительных, трофических и паразитарных заболеваний мочевого пузыря, устранению условий для застоя мочи в пузыре. Большое значение имеет разъяснение необходимости немедленного обращения к урологу в случае появления крови в моче.