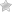Причины болей в спине
Обнаружить причину, почему действительно болит спина, непросто. Чтобы немного разобраться, стоит обратить внимание на анатомию. Сам позвоночный столб выполняет следующие функции:
- служит опорой для тела;
- защищает спинной мозг, нервы и сосуды от внешних воздействий;
- выступает амортизатором;
- участвует в движении туловища, черепа и конечностей;
- обеспечивает прямохождение человека.
Когда появляются болевые ощущения, значит нарушена какая-то из этих функций. Например: когда ощущается боль между лопаток, то причиной этого могут быть проблемы дыхательной системы. Болевые ощущения в мускулатуре спины появляются при больших нагрузках.
Характер боли и причины ее появления
Боль может быть ноющей при:
- воспалении мышц;
- простреле в пояснице;
- грыже межпозвоночной
Может усиливаться при больших нагрузках, длительной физической работе, воздействии низких температур.
Причины боли, которая из спины стреляет в конечности:
- радикулопатия;
- дегенеративные повреждения позвоночника.
Неприятные ощущения усиливаются, когда человек идет, наклоняется и т. д. Также ощущается слабость по всему телу.
Пульсирующая боль бывает при:
- грыже межпозвоночной;
- дегенеративных повреждениях позвоночника;
- простреле в пояснице;
- хроническом поражении позвоночника.
От неприятных ощущений не спасают даже обезболивающие препараты.
Причины появления давящих и распирающих болей:
- в грудном отделе – тромбоэмболия легочной артерии, сердечный приступ;
- в любой области позвоночного столба – дегенеративное заболевание анатомических структур;
- в поясничном отделе – проблемы с органами МВС, малого таза;
- в шейном отделе – хроническое заболевание артерий.
Почему болит спина по утрам после сна
Когда человек просыпается утром, и у него появляются неприятные ощущения в районе лопаток, боков – это могут быть первые признаки патологии.
Причины, почему болит спина в утренние часы, следующие:
- повышенные физические нагрузки накануне;
- ослаблена мускулатура спины;
- грыжа межпозвоночная;
- переохлаждение;
- искривления позвоночного столба;
- излишний вес;
- беременность;
- сильный стресс.
Боли в спине из-за проблем с суставами и позвонками
Боли в спине нередко появляются на фоне проблем суставов и позвоночного столба, таких как:
- Болезнь Бехтерева. Мускулатура позвоночника и ребер сжимается. Чтобы облегчить состояние, человек постоянно наклоняется вперед. В результате позвоночник воспаляется и его структуры начинают срастаться. Вследствие чего утрачивается гибкость.
- Смещение позвонка. Болевые ощущения чаще появляются в поясничной области. Смещенные позвонки защемляют нервы.
- Межпозвоночная грыжа. Трескаются межпозвоночные диски, фиброзное кольцо рвётся. В образовавшуюся щель выпячивается ядро диска и происходит его ущемление.
- Артрит ревматоидный. Может развиваться в различных суставах: плечевом, коленном, тазобедренном и т. д. Утром человек ощущает некоторую скованность и небольшие болевые ощущения.
- Воспаление костного мозга.
- Синдром Фиссенже (поддерживающая мускулатура спины воспаляется).
Патологии мышц и боли в спине
Мышечные патологии также могут спровоцировать появление болезненных ощущений в любой точке спины:
- фибромиалгия – появление болевых ощущений наблюдается по всей спине. Усиливаются при надавливании;
- воспалительная миопатия – развивается при переохлаждении;
- болезнь Вагнера – системное заболевание соединительной ткани и гладкой мускулатуры, сопровождающееся нарушением двигательной функции и болезненными ощущениями;
- боковой амиотрофический склероз – нейродегенеративное заболевание, сопровождающееся гибелью центральных и периферических мотонейронов;
- ревматизм.
Патологии спинного мозга, как причина болей в спине
Причиной болей в спине может быть ущемление корешков спинного мозга. Он идет вдоль всей спины – от головы до копчиковой зоны. От него отходит много нервных ответвлений. Воспаление начинается при ущемлении какого-то участка нервной системы.
Причины боли в спине при проблемах спинного мозга:
- спинно-мозговые оболочки сдавливаются при травмах, гематомах;
- нарушена циркуляции крови в спинном мозге;
- воспаление мускулатуры, окружающей спинной мозг;
- нехватка в организме витаминов и микроэлементов;
- осложнения после инфекционных болезней;
- рассеянный склероз;
- новообразования.
Психосоматические причины боли в спине
Данный вид патологии не связан с конкретным заболеванием. После дополнительного обследования выясняют, что причина кроется в нервных расстройствах. Это может быть:
- депрессия;
- стресс;
- эмоциональное перенапряжение.
Возможные причины болей в спине в зависимости от локализации
Причины болей в правой части спины:
- воспаление аппендикса;
- камни в почках;
- воспаление яичников;
- болезни почек;
- воспаление желчного пузыря;
- излишний вес;
- воспаление мышц.
Если появились болевые ощущения слева, то это может свидетельствовать о:
- воспалении селезенки;
- камнях в мочевом пузыре или почках;
- воспалении двенадцатиперстной кишки.
Когда болит спина слева под ребрами, причиной может быть:
- воспаление бронхов, легких;
- болезни сердца;
- воспаление мышц.
Почему болит спина в пояснице:
- инфекционные болезни позвоночника;
- синдром Рейтера;
- остеопороз;
- сдавливание седалищного нерва.
Дегенеративные заболевания позвоночника
Для дегенеративных заболеваний позвоночника характерно поражение тканей хрящей и костей. Вследствие этого появляются боли, структуры разрушаются. Патология может поражать различные отделы позвоночника.
Дегенеративно-дистрофические заболевания позвоночника – патологии периферических отделов нервной системы. Относятся к самым распространенным болезням человека. Могут рецидивировать. Сопровождаются болью, скованностью движений, разрушением анатомических структур. Могут даже привести к инвалидности.
Виды дегенеративно-дистрофических заболеваний позвоночника:
- остеохондроз;
- грыжи межпозвоночных дисков;
- остеопороз;
- сакроилеит;
- сужение межпозвоночного канала;
- деформации позвоночного столба;
- миофасциальный синдром;
- сужение межпозвонковых отверстий.
Причины появления патологий:
- генетическая предрасположенность;
- нарушение кровоснабжения структур позвоночного столба;
- избыточный вес;
- гиподинамия;
- тяжелый физический труд;
- травмы;
- постоянное пребывание в сидячем положении (например, при офисной работе).
Так как структура хрящей на фоне подобных заболеваний изменяется, это приводит не только к появлению боли в спине, но и к:
- нарушению питания околопозвоночных тканей;
- снижению подвижности позвонков;
- сокращению расстояния между ними.
При дегенеративных поражениях позвоночника проявляются следующие клинические признаки:
- болевые ощущения в грудной и шейной области;
- усталость;
- подвижность позвоночного столба снижается;
- онемение конечностей;
- изменяется походка;
- сутулость.
Воспалительные заболевания
Воспалительные заболевания сопровождаются выраженной симптоматикой. Подобный патологический процесс протекает с нарушением подвижности, болезненностью, иногда – повышением температуры. Но также проявляются и другие признаки. Все зависит от того, какое именно воспалительное заболевание спровоцировало боль в спине.
Анкилозирующий спондилоартрит
Анкилозирующий спондилоартрит или болезни Бехтерева – это хроническое воспалительное заболевание позвоночного столба и суставов, которое приводит к ограничению подвижности (вплоть до тотальной неподвижности). Вначале на фоне постоянной атаки иммунных клеток в тканях позвоночника, связках и межпозвоночных дисках развивается хроническая воспалительная реакция. Постепенно эластичные структуры замещаются твердой костной тканью. В результате позвоночник оказывается скованным, движения ограничены.
Данная патология поражает чаще всего крестцово-подвздошный или тазовый отдел. Но могут поражаться и другие суставы и кости.
Анкилозирующий спондилоартрит протекает длительно. Патологический процесс распространяется снизу вверх. Вначале поражаются суставы крестцово-тазовой области. Потом постепенно воспаление переходит на поясницу, грудину. Шейный отдел поражается последним.
Клинические признаки:
- Болезнь сопровождается болью в спине. Чаще возникает, когда человек находится в состоянии покоя. Если провести легкую разминку, то боль обычно проходит.
- Нарастает скованность в движениях. Боль из периодической становится постоянной. Убрать ее можно только с помощью обезболивающих препаратов.
- Отечность пораженных суставов.
Болезнь Кюммеля-Вернея
Это болезнь также называется асептический некроз позвонков. Возникает как результат ранее перенесенных травм. В позвонке начинается асептическое отмирание тканей губчатого вещества.
Чаще поражает грудной отдел позвоночника. Но бывают очаги и в поясничной области. Мужчины молодого возраста составляют группу риска. У них болезнь диагностируют чаще других.
Болит спина в пояснице при болезни Кюммеля-Вернея вследствие:
- травмы кровеносных сосудов, питающих спинной мозг;
- кровоизлияния в позвоночную область;
- поражения нервной системы.
Но не только болит спина при болезни Кюммеля-Вернея. Клиническая картина дополняется и другими симптомами.
При острой травме человек испытывает сильные болевые ощущения. Боль настолько интенсивная, что возможна потеря сознания. Болезненность может сохраняться от 10 до 14 дней. Никаких других признаков пока возникать не будет.
Болезнь может протекает бессимптомно от 6 месяцев до 3-5 лет. При рецидивах боли ощущаются не так интенсивно, как при остром течении. Также проявляются и другие симптомы:
- в месте травмы отмечается деформация;
- остистые отростки позвонков сильно выступают;
- нарушается полноценная работа мускулатуры спины;
- искривление позвоночника.
Спондилит
Спондилит – заболевание позвоночника воспалительного характера. Поражается само тело позвонка, постепенно оно начинает разрушаться. При запущенной ситуации может образоваться горб на спине. Также реберные суставы окостеневают и сдвигаются. Если не проводить своевременную терапию, то могут развиться осложнения, затрагивающие внутренние органы.
Классификация спондилитов:
- Специфические. Вызванные специфической инфекцией, проникнувшей в тело.
- Неспецифические. Вызванная условно-патогенными бактериями организма, которые под воздействием негативных факторов (стресс, переохлаждение) стали патогенными.
Спондилит может затрагивать:
- шейный отдел;
- грудной отдел;
- поясничный отдел.
Спондилит позвоночного столба возникает как осложнение от перенесенных инфекционных патологий (своевременно не пролеченных).
Факторы, провоцирующие развитие воспаления:
- ослабление иммунитета из-за злоупотребления алкоголем и табакокурением;
- нарушения эндокринной системы;
- стресс;
- травмы;
- инфекционный очаг в теле;
- воздействие низких или высоких температур;
- прием лекарств;
- генетические аномалии.
Вначале заболевания симптомы практически не видны. Человека могут беспокоить:
- незначительные болевые ощущения в груди или в районе крестца;
- снижение выносливости.
С развитием болезни проявляются и другие признаки:
- одышка при вдохе;
- боли в грудной области и спине под лопаткой;
- прострелы поясницы;
- скачки давления;
- гипертермия кожи на пораженном участке;
- отеки в местах поражения;
- плохой сон;
- плохое настроение.
На заключительном этапе болезни наблюдается:
- искривление позвоночника;
- появление горба;
- неподвижность спины;
- онемение конечностей;
- паралич отдельных участков тела;
- проблемы с работой органов малого таза.
Если заболевание развивается быстро, то возможно повышение общей температуры тела, слабость.
Миофасциальные боли
Миофасциальный синдром – хроническая болезнь, при которой возникает мышечный спазм в определенных точках тела. Если их пропальпировать, то появляется резкая боль, которая может иррадиировать в другие участки.
Причины появления миофасциальных болей в спине:
- постоянные монотонные нагрузки;
- стресс;
- искривление позвоночника;
- изменение формы стопы;
- сдавливание мышц при ношении корсетов;
- тревожность;
- болезни половой системы;
- болезни опорно-двигательного аппарата.
Во время сильного стресса перенапрягается мускулатура во всем теле. Если подобное состояние проявляется долго, то это может нарушить двигательные функции. Появляются боли при смене позы.
Есть группа лиц, которые составляют группу риска данной патологии:
- имеющие лишний вес;
- занимающиеся тяжелым спортом;
- работающие на вредном производстве;
- имеющие проблемы с позвоночником;
- с нестабильным психическим состоянием.
Миофасциальные боли сопровождаются такими симптомами:
- болит спина (тупые болевые ощущения в очаге поражения);
- мускулатура напряжена;
- болевые ощущения в суставах;
- боли в сердечной области;
- депрессивное состояние;
- плохой сон;
- боли в шее.
Внутренние болезни
Внутренние болезни, которые может сопровождать боль в спине:
- аппендицит;
- мочекаменная болезнь;
- холецистит;
- сальпингит;
- оофорит;
- миозит;
- пневмония;
- бронхит;
- миокардит.
Когда болит спина при внутренних болезнях, дополнительно проявляются следующие симптомы:
- затрудненное мочеиспускание;
- мышечные боли;
- кашель;
- повышенная температура тела;
- боли на вдохе или выдохе;
- жажда;
- боли отдают в ноги.
Физиологические боли
Физиологические боли в спине обычно возникают:
- при тяжелых физических нагрузках;
- при интенсивном занятии спортом.
Основная причина их появления – накопление молочной кислоты в мускулатуре.
У женщин боль в спине может возникать при ходьбе на каблуках, ношении неудобной обуви. Болит спина при месячных и беременности.
Новообразования
Причина развития новообразований до сих пор точно не выяснена. Но есть предположения, отчего они могут появляться:
- генетические аномалии;
- неправильное питание;
- злоупотребление алкоголем;
- курение сигарет;
- отравления;
- нарушения иммунитета;
- воздействие солнечных лучей;
- болезни позвоночника;
- постоянный стресс.
Если в области спины появилось новообразование, проявляются следующие клинические признаки:
- слабость;
- на ногах ощущается ползание “мурашек”, жжение. Также появляется боль;
- плохое мочеиспускание;
- нарушение потенции;
- параличи частей тела;
- искривление позвоночного столба.
Остеомиелит позвоночника
Остеомиелит – гнойно-некротическое воспаление костного мозга, костей и окружающих их тканей. Болезнь, которая развивается в результате проникновения инфекции в ткани гематогенным путем. Очагом может быть травма (рана, разрыв) или хроническое воспаление.
Причины возникновения остеомиелита:
- травмы;
- операции;
- трансплантация;
- новообразования;
- межпозвоночные грыжи;
- инфекционные болезни;
- химиотерапия.
Факторы, которые способствуют возникновению болезни:
- возраст;
- прием глюкокортикоидов;
- несбалансированное питание;
- ослабление иммунной системы;
- аллергические реакции;
- переутомление;
- нехватка витаминов.
Остеомиелит развивается медленно. Характерные симптомы отсутствуют. Вначале появляются болевые ощущения в шее, отечность. Пропадает аппетит, начинается бессонница. Привычные движения затруднены.
В месте развития гнойно-некротического процесса могут появляться свищевые ходы. Также повышается температура тела. При интоксикации возникает озноб, слабость.
Другие признаки остеомиелита:
- боли в голове;
- судорожные движения;
- частое дыхание;
- рвотные позывы;
- обильное выделение пота;
- обморок;
- нарушенное мочеиспускание;
- желтушность слизистых оболочек;
- пониженное давление.
Болезнь Педжета
Болезнь Педжета – хроническая патология, прогрессирующая вследствие костного ремоделирования. Вследствие этого вместо костных тканей появляются другие. Кости размягчаются и увеличиваются в объеме. Данная патология протекает без проявления выраженных клинических признаков. Диагностируют ее с помощью рентгена.
Причины болезни Педжета пока не изучены. Предполагают две основные версии: наследственная и вирусная. По данным социологического опроса, у переболевших этим заболеванием около 30-40 % родных болели им же.
Как правило, заболевание протекает без проявления симптомов. Но со временем они все же проявляются постепенно. Возникают болевые ощущения, беспокоит скованность движений, кости деформируются.
Боли чаще ноющего характера, усиливаются в ночной период. Если идет поражение костного аппарата черепа, то возможно ухудшение слуха. На лбу выступают бугры. Все эти процессы сопровождаются головной болью и головокружением.
Какой врач поможет
Если болит спина, то обязательно нужно показаться доктору. Вначале можно прийти на прием к терапевту. По результатам исследований он направит к профильному специалисту:
- Невропатологу. Доктор оценивает состояние позвоночного столба, мускулатуры и нервной системы позвоночника.
- Уролог. Поможет при нарушениях мочевыделительной системы.
- Гинеколог. Доктор, который сможет помочь при диагностировании болезней половой системы.
Принципы диагностики
Методы диагностики, которые применяют, чтобы уточнить истинную причину, почему у пациента может болеть спина, приведены в таблице ниже.
| Метод | Что определяют |
| Анализы крови | Помогают определить наличие воспалительной реакции, инфекционного заболевания. Также с их помощью может оценить работу органов и систем организма |
| УЗИ сосудов шеи и головы | Определяют проходимость кровеносных сосудов, наличие тромбов |
| МРТ | Метод позволяет выявить опухоли, межпозвоночные грыжи, сужения канала позвоночника, участки воспаления |
| Компьютерная томография | Можно выявить возможные переломы позвоночника, характер повреждений, изменения в структуре тканей спины |
| Рентген | Оценка состояния костей. Метод позволяет диагностировать переломы, трещины, участки разжижения кости, места сдавливания позвонков |
| Электромиография | Определяет состояние нервных волокон |
Первая помощь
Если боль в спине возникла остро и ей не предшествовала травма (падение, удар), то необходимо принять обезболивающие препараты. Когда лекарств рядом нет – туго зафиксировать поясницу. Для этого подойдет какая-нибудь плотная вещь из гардероба. Ее туго завязывают в поясничной области. Потом обратиться к врачу.
При возникновении болей запрещено:
- поднимать тяжести;
- наклоняться;
- принимать ванну и посещать баню;
- делать массаж;
- прикладывать холод.
Методы лечения
Когда болит спина, основная терапия подбирается в зависимости от причины появления подобного симптома. Курс всегда комплексный. Врач, назначая симптоматическое лечение, также смотрит на образ жизни пациента.
Сначала проводится медикаментозная терапия. После снятия острого воспаления применяют:
- физиотерапию;
- массаж;
- лечебную физкультуру.
При болевых ощущениях в спине пациенту необходим постельный режим. Если медикаментозное лечение не помогает, то прибегают к хирургическому вмешательству.
Медикаментозные средства
При медикаментозном лечении применяют следующие препараты:
- Нестероидные противовоспалительные средства. Снимают воспаление и обезболивают. Бывает в таблетированном и инъекционном виде. Препараты выбора – Ибупрофен, Диклофенак, Кетопрофен.
- Кортикостероиды. Снимают воспаление. Применяют непродолжительными курсами. Препараты выбора – Дексаметазон, Преднизолон.
- Препараты для снятия спазма мускулатуры – Мидокалм.
- Витамины группа В. Улучшает работу нервной системы.
Если боль в спине сильная и острая, то необходимо делать блокады с новокаином. Сам препарат вводят непосредственно в то место, где ощущается болезненность. Эффект от блокады краткосрочный. Выполнить ее может только доктор в больнице или поликлинике. Неправильное введение препарата может привести к осложнениям.
Дополнительно в план терапии могут включать:
- антибактериальные препараты. Необходимо сделать бакпосев биологического материала (например.ю спинномозговой жидкости) на микрофлору и подтитровку к антибиотикам. До получения результатов анализа могут назначить препараты широкого спектра действия;
- хондропротекторы – улучшают работу суставов, способствуют регенерации тканей;
- иммуномодуляторы – улучшают работу иммунной системы.
Мази
При лечении болей в спине обязательно используют мази (местная терапия). Они обладают противовоспалительным и обезболивающим эффектом.
Список эффективных препаратов:
- Салвисар;
- Траумель;
- Диклофенак;
- Димексид;
- Амелотекс.
Обезболивающие таблетки
Для купирования болевого синдрома применяют лекарства в таблетированном виде:
- Диклофенак;
- Мелоксикам;
- Целебрекс;
- Нурофен;
- Аспирин.
Они могут нанести вред слизистой ЖКТ, потому совместно с подобными средствами также назначают Омез, Омепразол и прочие подобные лекарства.
Медикаментозные компрессы
Эффективное местное средство для лечения болей в спине – компрессы. Они снимают напряжение с мышц, уменьшают воспаление и болевые ощущения. Компрессы помогают восстановить питание тканей суставов, улучшают обменные процессы.
При болях в спине помогает компресс из бодяги. Порошок размешивают в растительном масле до получения консистенции сметаны. Смесь наносят на спину в месте болезненности тонким слоем, накрывают пленкой. Поверх накладывают плотную ткань. Человек должен лежать под одеялом в течение получаса.
Бодяга может сильно раздражать кожу и вызвать ожог. Потому после завершения натирания руки нужно тщательно вымыть. Саму спину после процедуры тоже моют и утепляют.
Также помогает компресс из редьки или хрена. Растения необходимо измельчить и нанести на пораженный участок. Перед этим спину смазывают кремом. Оставить на 20-40 минут.
Лечебная физкультура
При болях в спине нужно тщательно подбирать комплекс упражнений. ЛФК может заниматься любой желающий, независимо от возраста. Ее можно выполнять как дома, так и в стационаре.
Специалист вначале подбирает упражнения для каждого индивидуально. Это зависит от возраста, вида болезни, насколько человек подготовлен физически. Упражнения делятся на 3 вида, в зависимости от того, что нужно пациенту:
- сделать декомпрессию – растянуть позвоночник, чтобы увеличить межпозвоночные промежутки;
- улучшают подвижность;
- укрепить мышцы и связки.
Лечебная физкультура позволяет:
- уменьшить боли;
- укрепить мышцы;
- уменьшить давление на позвоночный столб;
- ускорить процессы восстановления тканей;
- улучшить подвижность.
Массажи
Мускулатура спины постоянно подвергается физическим нагрузкам. Она часто напряжена и скована. Чтобы не было проблем с межпозвоночными дисками, мышцам необходим отдых. Если грамотно подходить к нагрузкам и расслаблению, то организм будет долго находится в норме.
Хорошо выполненный массаж помогает:
- нормализовать артериальное давление;
- активировать клеточный метаболизм;
- улучшить работу сердца.
Основные виды массажа, который применяют при боли в спине, приведены в таблице.
| Классический | Самый распространенный вид массажа, массируют все части тела |
| Точечный | Акупунктура. Воздействие на определенные точки |
| Вибромассаж | Передача вибраций специальным аппаратом |
| Гидромассаж | Тело массируют струями воды |
| Баночный | С помощью специальных банок улучшают циркуляцию крови |
Виды массажа по действию:
- расслабляющий – снимает усталость и напряжение;
- лимфодренажный – активизирует лимфоток;
- антицеллюлитный – “разбивает” жировые отложения;
- лечебный – делают при заболеваниях позвоночника, суставов.
Рецепты народной медицины
Для лечения болей в спине можно использовать теплые ванны. Они расслабляют мышцы, купируют болевой синдром. Лучше всего добавлять к ним растения:
- ветки сосны;
- ромашку обыкновенную;
- мяту;
- конский каштан.
Если под рукой не будет ничего подобного нет, то может подойти горчичный порошок. Его растворяют в воде, примерно 200 грамм на одну ванну.
Возможные осложнения
Если своевременно не проводить лечение болей в спине, то могут возникнуть осложнения:
- болезнь переходит в хроническую форму;
- человек теряет трудоспособность;
- инвалидизация;
- прогрессирование патологий позвоночного столба.
Профилактика
Основные меры профилактики появления боли в спине:
- Уменьшить нагрузку на позвоночный столб.
- Грамотно подходить к занятию спортом.
- Нельзя переохлаждаться.
- Избегать алкоголя и курения.
- Контролировать вес.
- Периодически посещать баню.
- Делать массаж.
Боли в спине – тревожный симптом, который сопровождает многие заболевания не только опорно-двигательного аппарата, но и внутренних органов. Без диагностики здесь не обойтись. Чтобы выявить истинную причину появления подобного состояния, нужно обратиться для начала к терапевту. Он уже дальше направит к нужному профильному врачу. Заниматься самолечением запрещено, т. к. можно только ухудшить ситуацию.
Сталкивались ли вы с болями в спине? Что стало причиной их появления? Напишите в комментариях. Поделитесь статьей в социальных сетях сохраните ее в закладках, чтобы не потерять.
Также рекомендуем посмотреть подобранные видео по нашей теме.
Почему болит спина? Причины и симптомы самых опасных болезней.
Ежедневные действия, вредящие позвоночнику.
Источники информации:
- gruzdevclinic.ru
- moezdorovie.ru
- cmrt.ru
- invitro.ru
Частые вопросы
Почему возникают боли в спине?
Боль в спине может возникать из-за различных причин, включая неправильную осанку, перенапряжение мышц, травмы, деформации позвоночника, а также заболевания, такие как остеохондроз и сколиоз.
Как можно избежать болей в спине?
Для предотвращения болей в спине рекомендуется поддерживать правильную осанку, укреплять мышцы спины и корректировать свои двигательные привычки. Также важно избегать лишнего перенапряжения и поддерживать здоровый образ жизни.
Какие серьезные последствия может привести игнорирование болей в спине?
Игнорирование болей в спине может привести к ухудшению состояния позвоночника, развитию хронических заболеваний, ограничению подвижности и даже инвалидности. Поэтому важно обращаться к специалистам при появлении болей в спине и следовать их рекомендациям.
Полезные советы
СОВЕТ №1
Поддерживайте правильную осанку при сидении и стоянии, чтобы снизить нагрузку на спину. Регулярно делайте упражнения на растяжку и укрепление мышц спины.
СОВЕТ №2
Избегайте поднятия тяжестей неправильным способом. При поднятии предметов сгибайте колени, а не спину, и используйте средства поддержки, если это необходимо.
СОВЕТ №3
Поддерживайте здоровый вес, так как лишний вес увеличивает нагрузку на позвоночник и может привести к болям в спине.