Отеки и заболевания поджелудочной железы
В норме ферменты ПЖ (протеаза, нуклеаза, липаза, амилаза) расщепляют белки, жиры, углеводы в пище. За сутки она продуцирует примерно 1,5 л панкреатического сока. Из железы ферменты попадают в 12-перстную кишку, где активируются. Они расщепляют сложные компоненты пищи на более простые, чем облегчают их усвоение в организме.
При патологических изменениях панкреатические энзимы активируются внутри поджелудочной железы. Это приводит к перевариванию собственных клеток органа, воспалению, отеку, отмиранию клеток, кровоизлияниям. Далее продукты клеточной гибели и агрессивные ферменты попадают в окружающие ткани, кровь, вызывая дальнейшее поражение, а также интоксикацию организма.
Отек железы при панкреатите грозит поражением сердца, сосудов, нервной системы, почек, печени. Воспалительный процесс затрагивает тонкий кишечник, брыжейку (оболочка брюшины) и других соседних органов.
Во время инструментального исследования выявляется отек поджелудочной. Становится заметно, что орган увеличен в размерах (как будто наполнен жидкостью).
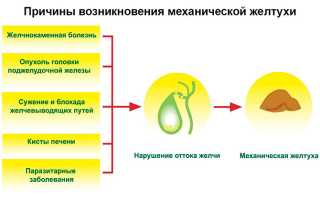
Причины отека поджелудочной железы
Причины формирования отека при панкреатите:
- Хронический алкоголизм. Чтобы появился отек железы, мужчинам достаточно злоупотреблять спиртными напитками 15-18 лет, женщинам — 11 лет.
- ЖКБ. При ущемлении камня в Фатеровом соске (анатомическая структура 12-перстной кишки), повреждении и длительном спазме сфинктера Одди (мышечный клапан Фатерового соска), воспалении сосочка из-за травмирования мелкими камнями желчь забрасывается обратно в главный проток ПЖ. Тогда возникает отек органа.
- Заболевания печени (гепатит, цирроз). Желчь, в составе которой есть свободные радикалы и перекисные соединения, поражает панкреатические протоки, стимулирует ферменты ПЖ, провоцирует ее отек.
- Болезни 12-перстной кишки (воспаление слизистой, язвы, выпячивания подслизистой и слизистой кишки (дивертикулы)). Воспалительные процессы или деформация 12-перстной кишки приводит к повышению давления, нарушению функции сфинктера Фатерового сосочка. Содержимое кишки попадает обратно в панкреатические и желчные протоки. Происходит стимуляция ферментов внутри ПЖ, образуется отек, разрушаются ткани.
- Травма. Отек при панкреатите возникает после стеноза (сужения) или обструкции (непроходимости) протоков ПЖ в результате травмы.
- Прием некоторых препаратов. Кортикостероиды, адренокортикотропные гормоны, лекарства с синтетическими эстрогенами, диуретики, химиотерапевтические средства, Метронидазол, нитрофураны (антибиотики) при длительном применении поражают ПЖ. Передозировка препаратами, содержащими витамин D и кальций, тоже может спровоцировать панкреатит и отек.
- Несбалансированное питание. Повышенное содержание жиров (гиперлипидемия), недостаток белков приводит к нарушению пищеварения, отеку железы и т. д.
Чаще отек при панкреатите вызван ЖКБ или хроническим алкоголизмом. В первом случае болезнь развивается быстро, во втором — долгое время. Наиболее опасная причина отека — злокачественная опухоль.
Характерные симптомы
Панкреатит с отеком не проявляется специфическими симптомами. Чтобы его диагностировать, нужно провести не одно дополнительно исследование. Но есть признаки, которые позволяют заподозрить наличие отека поджелудочной, и вовремя посетить врача.
Клинические признаки панкреатита с отеком:
- боль, при отеке ПЖ сжимаются крупные нервы внутри нее, тогда возникает острая боль в верхней части живота (посередине или слева), которая может распространяться на спину;
- интоксикация — проявляется тошнотой, рвотой (нередко неукротимой, с желчью), слабостью, избыточным выделением пота, повышением температуры;
- побледнение или пожелтение (при заболеваниях желчного пузыря или его протоков) кожи, белков глаз;
- вздутие живота;
- сыпь;
- резкое снижение веса;
- налет на языке (от белого до желтого);
- кислый, сладковатый или горький привкус во рту (иногда возникает сухость слизистой ротовой полости, появляется запах ацетона);
- жидкий стул;
- учащенное сердцебиение, одышка;
- головная боль;
- гипотония (понижение артериального давления).
При панкреатите с отеком могут присутствовать не все симптомы. Отправляться к врачу стоит при появлении боли, тошноты, рвоты, поноса. Промедление грозит необратимыми структурными изменениями ПЖ, ее функциональной недостаточностью, панкреонекрозом, смертью.
Неоднократный отек ПЖ приводит к хроническому панкреатиту. Он проявляется болью в подложечной области (эпигастрий), которая распространяется на правое и/или левое подреберье, а также спину.
При хроническом панкреатите симптомы часто возникают после употребления жирной или жареной пищи. Боль при отеке ПЖ может иррадиировать (распространяться) на область сердца, имитировать приступ стенокардии. При потере сознания или изменении цвета лица у человека нужно скорее госпитализировать его.
Диагностика
Только тщательная диагностика поможет выявить причину отека при панкреатите и составить план лечения. Применяются лабораторные, а также инструментальные методы.
При подозрении на отек поджелудочной стоит посетить гастроэнтеролога или терапевта. Начинается осмотр с физикального обследования (осмотр, пальпация (ощупывание), аускультация (выслушивание звуков внутренних органов) и сбора анамнеза.
Далее проводятся такие исследования:
- общее исследование крови;
- биохимия крови и мочи. Позволяет выявить повышение активности ферментов ПЖ, непроходимость желчных протоков, определить фазу панкреатита;
- ультразвуковое исследование – показывает отек. В ходе исследования можно увидеть, что размеры железы увеличены, ее эхогенность снижена (хуже отражает ультразвуковой сигнал), контуры нечеткие, присутствует жидкость в брюшном пространстве;
- МРТ или КТ с контрастированием (внутривенное введение) помогает выявить отек и локальные осложнения (некроз, скопления жидкости, псевдокисты) на ранних стадиях панкреатита;
- лапароскопия — малоинвазивная (доступ к больному органу через минимальный разрез) хирургическая процедура. Позволяет выявить отек при панкреатите на начальных стадиях, определить вид и форму болезни, оценить состояние органов брюшного пространства.
Обязательно проводится дифдиагностика панкреатита с отеком с такими заболеваниями:
- язва желудка или 12-перстной кишки с прободением;
- ишемия (локальное нарушение кровотока) брыжейки;
- кишечная непроходимость;
- аневризма (истончение, расширение стенок) аорты;
- желчная колика (резкая боль справа под ребрами);
- воспаление/инфекция дивертикула (грыжа или выпячивание) толстого кишечника;
- инфаркт миокарда (некроз участка сердечной мышцы) и т. д.
Для этого проводят ряд дополнительных лабораторных или визуализационных исследований.
Отек поджелудочной и рак
В редких случаях причиной отека ПЖ становится карцинома. Эта агрессивная злокачественная опухоль чаще поражает головку железы, реже — тело и хвост.
Различают 4 стадии рака при панкреатите:
- новообразование небольшое, не выступает за границы ПЖ;
- опухоль увеличивается, начинает выступать за пределы ткани органа;
- метастазы распространяются на желудок, толстую кишку, селезенку;
- новообразование распространяется по лимфатическим узлам.
В 30 % случаев отек и рак поджелудочной железы возникает из-за длительного курения, хронического алкоголизма. Повышен риск развития заболевания у диабетиков, пациентов, которые не соблюдают рекомендации врача при лечении отека ПЖ. Генетические патологии (аденоматозный полипоз (полипы в толстой кишке)), неполипозный рак толстой кишки) провоцируют патологию в 5-10 % случаев.
Симптомы, диагностика, лечение рака поджелудочной
На ранних стадиях выявить отек поджелудочной и рак сложно, так как симптомы стертые – запоры, слабость, метеоризм. У диабетиков основное заболевание маскирует начальные признаки онкологии.
У 90 % пациентов с опухолью при панкреатите проявляется боль в эпигастрии (иногда отдающая в спину) и желтуха. Эти симптомы дополняются выделением светлого кала, темной мочи и зудом кожного покрова.
Пациенты быстро теряют вес при нормальном аппетите. Это связано со стеатореей — выделение избыточного жира с каловыми массами.
В 50 % случаев аппетит при отеке поджелудочной и раке исчезает, появляется тошнота, рвота. Это вызвано сдавлением желудка и 12-перстной кишки.
При онкологии ПЖ могут отекать разные части тела (чаще живот (асцит) и ноги), повышаться температура, шелушится кожа.
Самый информативный метод выявления отека и опухоли при панкреатите — спиральная КТ с двойным контрастированием. Подтвердить или уточнить диагноз поможет биопсия (забор фрагментов тканей ПЖ) для дальнейшего микроскопического исследования.
Определить стадию онкологического процесса поможет ПЭТ-КТ. Эта методика позволяет выявлять первичные очаги опухоли и метастазы, степень их распространения, отличить доброкачественные новообразования от злокачественных, оценивать эффективность лечения.
Также для диагностики применяется трансабдоминальное УЗИ, ЭРПХГ, лапароскопия.
Вылечить заболевание удается на ранней стадии, пока опухоль находится в пределах ПЖ. Пациенту назначают резекцию органа, во время которой удаляют его часть вместе с опухолью. Потом проводится химиотерапия. Для купирования боли применяют обезболивающие препараты, проводят лучевую терапию. При желтухе и обструкции 12-перстной кишки тоже показано хирургическое вмешательство.
На поздних стадиях рак ПЖ не удастся вылечить. Тогда проводится паллиативная терапия, которая позволяет облегчить симптомы, повысить качество жизни, продлить ее срок.
Лечение отеков при панкреатите
При подозрении на отек при панкреатите нужно вызвать скорую помощь. Тактика действий во время ожидания врачей такова:
- пациента нужно уложить или посадить, чтобы корпус слегка наклонялся вперед;
- при отеке ПЖ есть ничего нельзя, чтобы не стимулировать агрессивные ферменты;
- на эпигастральную область прикладывают холодный компресс – это поможет немного уменьшить отек, ослабить дискомфорт;
- при сильной боли можно принять таблетку Но-шпы или Спазмалгона;
- поверхностное дыхание поможет справиться с паникой;
- рвоту нельзя сдерживать – ее стимулируют, надавливая на корень языка.
Как снять отек поджелудочной при панкреатите знают доктора. Тактика лечения в медицинском учреждении зависит от формы болезни. При остром панкреатите действуют по такому плану:
- блокада (инъекция в область ПЖ) Новокаином, прием спазмолитиков для купирования или ослабления боли;
- лечебное голодание 1-3 дня, иногда дольше, парентеральное (внутривенное) или энтеральное (через зонд) питание;
- ледяной компресс на эпигастральную область;
- прием антиферментных препаратов, которые блокируют действие панкреатических энзимов;
- инфузионная терапия с солевыми и белковыми растворами — позволяет скорректировать водно-электролитный, белковый баланс, кислотно-щелочное равновесие;
- дезинтоксикационная терапия для очищения организма от токсинов;
- прием антибиотиков для предупреждения инфекционных осложнений.
Обострение хронического панкреатита, которое сопровождается отеком ПЖ, лечат по вышеописанному плану. На стадии ремиссии достаточно соблюдать диету и принимать лекарственные препараты, назначенные врачом.
Чтобы скорее устранить отек органа, нужно исключить алкоголь и сигареты. Нередко лечение дополняется народными средствами (преимущественно отвары и настои трав) и физиотерапией (бальнеотерапия, магнитотерапия, лазеротерапия, ДМВ-, УВЧ-терапия, электрофорез, озонотерапия). Они ускоряют выздоровление, предупреждают осложнения, продлевают ремиссию.
Медикаменты
Основа лечения воспаления ПЖ с отеком — лекарственные препараты.

Рекомендации по приему медикаментов
Снять отек при панкреатите, купировать боль и устранить другие симптомы помогут такие медикаменты.
| Препараты | Характеристики |
| Спазмолитики: Но-шпа, Мебеверин, Бускопан (чистые); Спазмалгон, Баралгетас, Спазган (комбинированные) | Снижают или устраняют боль |
| Холинолитические средства: Атропин, Платифиллин, а также Спазган, Спазмалгон | Угнетают секрецию панкреатического сока |
| НПВС: Диклофенак, Ибупрофен | Купируют воспаление, отек и боль |
| Антациды: Фосфалюгель, Маалокс, Альмагель | Нейтрализуют соляную кислоту желудка, уменьшают активность ПЖ, защищают слизистую от действия НПВС |
| Блокаторы Н-2 гистаминовых рецепторов: Квамател, Рантак | Снижают выработку желудочного и панкреатического сока, защищают желудок от НПВС |
| Ингибиторы протонного насоса: Омепразол, Нольпаза, Рабепразол | Действуют, как блокаторы гистаминовых рецепторов |
| Антиферментные препараты: Контрикал, Гордокс | Снижают агрессивное действие собственных ферментов, купируют отек ПЖ |
| Препараты гормонов гипоталамуса: Сандостатин (Октреотид) | Угнетают продукцию ферментов ПЖ, желудка, кишечника, снижают нагрузку на воспаленный орган, уменьшают отек |
| Противорвотные средства: Церукал, Мосид | Купируют тошноту, рвоту |
| Сухие смеси от диареи: Регидрон, Хумана Электролит, Оралит | Корректируют дисбаланс электролитов и жидкости при поносе |
| Антибиотики: Цефтриаксон, Ципрофлоксацин, Аугментин, Метронидазол | Применяются при панкреатите бактериального происхождения |
После стихания болей при хроническом панкреатите, который сопровождается отеком ПЖ, назначают ферментные препараты: Креон (8000 МЕ или 25000 МЕ), Панкреатин, Вобэнзим, Эрмиталь. Их применяют около 6-12 месяцев.
Решение о выборе препаратов при отеке ПЖ, их дозировки, кратности приема и длительности лечения применяет врач.
Диетическое питание
Чтобы скорее купировать отек, интоксикационные явления, нейтрализовать агрессивные панкреатические ферменты, снизить нагрузку на орган, нужно соблюдать диету №5-п. Она представлена в двух вариантах: первый — для острой формы панкреатита, второй — для хронической.
При панкреатите с отеком нужно соблюдать такие принципы лечебного питания:
- после операции (6-10 день) диета постепенно расширяется. Пациента медленно переводят с энтерального питания на лечебный пищевой рацион;
- при консервативном лечении панкреатита с отеком показано лечебное голодание 1-3 дня. Разрешена только щелочная минеральная вода без газа (Боржоми, Нарзан) в объеме 1,5 л за сутки, а также около 400 мл слабого чая без сахара или отвара шиповника;
- примерно на 3 сутки после голодания (когда спадает отек) пациента с отеком ПЖ переводят на диету №5-п, вариант №1;
- через 5-7 дней для лечения панкреатита применяется второй вариант диеты №5-п. Ее соблюдают 6-12 месяцев;
- принимать пищу 5-6 раз за сутки;
- блюда отваривать, готовить на пару. Жареная еда исключается;
- есть теплую пищу, отказаться от холодной и горячей;
- употреблять преимущественно жидкую, полужидкую, пюреобразную еду;
- не подвергать продукты длительной термической обработке, ведь это снижает их пользу;
- есть медленно, тщательно пережевывать каждый кусочек.
Эти правила помогут быстрее избавиться от отека и других симптомов панкреатита.
Первый вариант диеты №5-п
Первый вариант лечебного питания показан при остром панкреатите или обострении хронического процесса, которые сопровождаются отеком железы.
Химический состав диеты №5-п, вариант №1.
| Показатели | Суточная норма |
| Калорийность | 1500-1600 ккал |
| Протеины | 80 г |
| Жиры | В среднем 50 г |
| Углеводы | 200 г |
| Сахар | Не более 15 г |
| Белковые смеси (порошок с содержанием белка 40 г на 100 г) | 27 г |
Рацион представлен на фото ниже (первый столбец — разрешенные продукты, второй — запрещенные).
При отеке ПЖ запрещено есть консервированные, копченые изделия, пить газировки (в том числе квас), кофе, крепкий чай, какао, спиртные напитки, соки. Исключаются продукты с грубыми пищевыми волокнами, экстрактивными соединениями (стимулируют выработку пищеварительных соков), а также еда, вызывающая метеоризм. Такая пища провоцирует повторное образование отека железы.
Второй вариант диеты №5-п
Второй вариант лечебного стола №5-п показан при хроническом воспалении поджелудочной (обострение или ремиссия), а также при выздоровлении после приступа острого панкреатита с отеком. Рацион богат на белок, содержит минимум жиров, простых углеводов.
Характеристика диеты №5-п, вариант №2.
| Показатели | Дневная норма |
| Калорийность | 2270-2570 ккал |
| Белки | В среднем 115 г |
| Жиры | 70 г |
| Углеводы | 300 г |
| Сахар | 30 г |
| Соль | 6 г |
| Жидкость | 1.5 л |
| Белковые смеси | 36 г |
Меню второго варианта диеты №5-п при панкреатите с отеком.
Такой рацион поможет уменьшить отек, замедлить или остановить дегенеративные изменения ПЖ, восстановить ее функциональность. Диета снижает возбудимость желчного пузыря, уменьшает нагрузку на желудок и кишечник, предупреждает жировую болезнь печени.
Хирургическая операция
Если отек ПЖ сопровождается тяжелыми осложнениями, то назначают операцию. Она показана в таких случаях:
- камни в желчных и панкреатических протоках;
- скопление жидкости внутри ПЖ или вокруг нее;
- участки некроза (отмирание тканей);
- кисты, гнойные полости, опухоли;
- стеноз (сужение) сфинктера Одди;
- фиброз (разрастание соединительной ткани, рубцовые изменения) тканей железы;
- отсутствие эффекта при консервативном лечении отека ПЖ.
Тип хирургического вмешательства при отеке ПЖ выбирают с учетом показаний:
- для удаления кист, абсцессов (гнойные полости) проводят эндоскопическое дренирование (налаживание оттока содержимого кисты), марсупиализацию кисты (иссечение стенок, подшивание их к брюшной стенке), цистогастростомию (создание соустья между кистой и желудком);
- при наличии участков некроза, опухолей назначают некрэктомию (иссечение отмерших тканей), резекцию ПЖ (удаление измененных тканей или всего органа).
- для удаления конкрементов, которые вызывают отек ПЖ, назначают панркеатоеюностомию (боковой анастомоз протока ПЖ и тонкой кишки), вирсунготомию (рассечение сфинктера, удаление камней), эндоскопическую папиллосфинктеротомию (рассечение Фатерового соска, устранение конкрементов) и т. д.
Лапароскопия при отеке поджелудочной железы рассматривается, как предпочтительный метод хирургического лечения. Это малоинвазивная процедура, которая позволяет установить дренажи, удалить экссудат, новообразования, участки некроза и т. д. Доступ к органу осуществляется через маленькие разрезы. Методика менее травматичная, легче переносится пациентами, реже вызывает осложнения.
Доступы при лапароскопии
После операций пациент находится под присмотром врачей, принимает препараты для предупреждения гнойно-септических осложнений.
Устранить отек при панкреатите удастся только при комплексном лечении: диета, переход на здоровый образ жизни, прием препаратов. Чем раньше будет начата терапия, тем выше шансы на успех. При одновременном воспалении ПЖ с отеком и сахарном диабете, ЖКБ нужно проводить обследование на онкологию с интервалом 4-6 месяцев.
Оставляйте свои комментарии по поводу лечения отека поджелудочной железы. Поделитесь статьей в социальных сетях и сохраните ее в закладках, чтобы не потерять.
Лечение панкреатита в домашних условиях. Диета при панкреатите, что можно кушать а что нельзя?
Источники:
- https://cyberleninka.ru/article/n/razvitie-metodov-lecheniya-bolnyh-ostrym-pankreatitom-obzor-literatury/viewer
- https://www.science-education.ru/ru/article/view?id=18133
- https://www.science-education.ru/ru/article/view?id=24168
- http://old.bsu.ru/content/pages2/338/17.pdf
- http://www.rostbubnov.narod.ru/Medicine/368.html
- https://praktik-dietolog.ru/article/155.html
- http://www.rcrz.kz/docs/clinic_protocol/Хирургия/Хирургия/Острый%20панкреатит.pdf
Частые вопросы
Почему при панкреатите могут возникать отеки?
Отеки при панкреатите могут возникать из-за воспаления поджелудочной железы, которое приводит к нарушению процессов пищеварения и выделения жидкости из организма.
Какие меры можно принять для уменьшения отеков при панкреатите?
Для уменьшения отеков при панкреатите рекомендуется придерживаться диеты, принимать препараты, назначенные врачом, и следить за уровнем потребления жидкости.
Полезные советы
СОВЕТ №1
Следите за своим рационом и избегайте употребления жирных и жареных продуктов, так как они могут усугубить отеки при панкреатите. Предпочтение отдавайте легким белкам, овощам и зерновым культурам.
СОВЕТ №2
Пейте достаточное количество воды в течение дня, чтобы помочь организму избавиться от отеков. Ограничьте потребление кофеина и алкоголя, так как они могут способствовать задержке жидкости в организме.
СОВЕТ №3
При панкреатите регулярно занимайтесь физическими упражнениями, такими как ходьба или йога, чтобы стимулировать циркуляцию и уменьшить отечность.