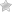Связь ротовой полости с панкреатитом
Панкреатит проявляется воспалением поджелудочной железы. По разным причинам ферменты, которые вырабатывает этот орган (протеазы, нуклеазы, стеапсин, амилаза, липаза), накапливаются внутри него, разрушая ткани.
После их проникновения в кровь возникает общая интоксикация. Панкреатит может привести к безвозвратной потере функций железы и повреждению окружающих пищеварительных органов. Поэтому необходимо лечение.
Ротовая полость с зубами, языком, слюнными железами – это первичный отдел пищеварительного тракта. Он отвечает за механическое измельчение и обработку пищи секретом слюнных желез.
Далее пищевой комок попадает в глотку, пищевод, желудок. Оттуда содержимое проникает в тонкую кишку, где ее ферменты вместе с энзимами поджелудочной железы и желчного пузыря расщепляют пищу на отдельные компоненты (жиры, белки, углеводы). Далее эстафету принимает толстая кишка, которая всасывает воду и формирует из пищевой кашицы каловые массы.
Изменения в полости рта при заболеваниях пищеварительных органов – частый симптом. Это связано с общностью функций и единством всех отделов ЖКТ.
Панкреатит может провоцировать такие изменения в ротовой полости:
- недостаточное или чрезмерное выделение слюны;
- изменение структуры поверхности языка;
- истончение слизистой оболочки рта и языка (воспаление, эрозии, язвы);
- нарушение вкусового восприятия;
- размножение условно-патогенных и патогенных микроорганизмов, дисбактериоз ротовой полости.
Воспаление поджелудочной железы часто вызывает сухость, жжение, неприятный запах, появление различных привкусов во рту. Возникновение подобных симптомов – повод посетить гастроэнтеролога или терапевта, чтобы он установил диагноз и составил план лечения.
Каким может быть привкус в полости рта при панкреатите
Воспаление поджелудочной железы сопровождается вкусовыми изменениями. Чаще возникает сладкий, кислый или кисло-сладкий, горький привкус. Нередко ощущается сухость, появляется запах ацетона.
Появление разных привкусов во рту часто связано с патологическими изменениями в работе поджелудочной железы и окружающих органов ЖКТ.
Сладкий привкус во рту
Навязчивый сладковатый привкус во рту связан с нарушением углеводного обмена при панкреатите. Из-за воспалительного процесса замедляется выработка не только ферментов, но и инсулина.
Этот гормон необходим для переработки глюкозы, которую впоследствии поглощают клетки организма. При его недостатке концентрация сахара в крови и лимфе повышается, также он проникает в остальные биологические жидкости (моча, пот, слюна).
Сладковатый привкус во рту указывает на воспаление эндокринной части железы. При игнорировании проблемы растет риск развития сахарного диабета. Повышенный уровень глюкозы в слюне может вызывать заболевания ротовой полости:
- кариес;
- стоматит;
- гингивит (воспаление десен);
- пародонтит (инфекционное поражение мягких и костных тканей вокруг зуба).
Сладковатый привкус во рту – это еще и предвестник проблем с зубами.
Кислый привкус во рту
Увеличение концентрации глюкозы становится причиной появления кисловатого привкуса во рту. Он возникает из-за размножения в слюне патогенных микроорганизмов, которые сбраживают углеводы и образуют молочную кислоту. Это вещество вызывает неприятный привкус во рту, негативно влияет на зубы, истончает эмаль, способствует развитию кариеса и других стоматологических проблем.
Кислый привкус во рту при панкреатите может появиться вследствие рефлюкс-эзофагита или гастрита.
При панкреатите нарушается выработка ферментов, которые помогают расщеплять и усваивать пищу. Из-за их недостатка развивается гастроэзофагеальная рефлюксная болезнь, которая проявляется:
- повышением кислотности желудочного сока;
- кислым привкусом во рту;
- отрыжкой, изжогой, тошнотой и т. д.
Это происходит, потому что часть содержимого желудка забрасывается обратно в пищевод, глотку и ротовую полость.
Кисловатый привкус во рту возникает на фоне гастрита, который часто развивается совместно с панкреатитом. Хроническое воспаление антрального отдела желудка (участок между желудком и 12-перстной кишкой) приводит к его инфицированию, повышению кислотности, нарушению расщепления и гниению пищи.
Патология опасна тем, что не проявляется выраженными симптомами (среди них кислый привкус во рту). Человек может узнать о проблеме при обострении хронического гастрита и панкреатита.
Горький привкус во рту
Горький привкус во рту указывает на заболевания желчного пузыря. В 40% случаев панкреатиту предшествует холецистит (воспаление желчного пузыря) и ЖКБ (желчнокаменная болезнь). При длительном застое желчи, воспалении стенок желчного пузыря протоки закупориваются конкрементами (камни, содержащие холестерин, билирубин).
Панкреатит и холецистит/ЖКБ могут спровоцировать появление привкуса металла во рту. Такой симптом нередко возникает при сахарном диабете 1 типа.
Сухость во рту
Панкреатит часто сопровождается сухостью во рту. Этот симптом связан с дегидратацией (обезвоживание) на фоне сильного поноса и/или рвоты при воспалении поджелудочной железы.
Ксеростомия (пересыхание слизистой оболочки рта) при панкреатите может сопровождаться ощущением комка в горле, пересыханием губ, появлением трещин на них. Из-за этого возникает дискомфорт, нарушается первый этап пищеварения.
Сухость во рту часто сопровождается изжогой, кисловатым привкусом, ощущением тяжести или распирания в животе. Обезвоживание и ксеростомия нередко возникают при повышении уровня глюкозы на фоне панкреатита. Это связано с учащением мочеиспускания.
Сухость во рту иногда связана с сильной болью при панкреатите. Тогда в организме вырабатываются гормоны стресса (кортизол, адреналин).
Запах ацетона
Из-за гипергликемии (повышение уровня глюкозы) возникает неприятный запах изо рта. Это связано с тем, что нарушается усвоение сахаров, которые насыщают клетки организма энергией.
Тогда происходит активное расщепление жиров, при котором выделяются кетоновые тела (ацетоновые тела). Именно они провоцируют резкий запах ацетона, который не получается устранить гигиеническими процедурами или средствами. Проблема исчезает после нормализации углеводного обмена.
Хронический панкреатит иногда сопровождается гнилостным привкусом во рту. Он указывает на разрушение зубов и кариес.
При воспалении поджелудочной железы нужно следить за состоянием языка. При хроническом течении болезни появляется белый или буро-белый налет, а слизистая быстро пересыхает. Если язык желтоватый, то проблема с печенью, желчным пузырем и/или его протоками.
Лечение симптомов
Появление сладкого, горького или кислого привкуса во рту вместе с другими симптомами панкреатита (тошнота, рвота, жар, вздутие живота и т. д.) – повод посетить врача. Чтобы устранить эти признаки, нужно выяснить причину их появления и провести комплексное лечение основной болезни.
При подозрении на панкреатит назначают такие исследования (лабораторные/инструментальные):
- Общий, биохимический анализ крови.
- Биохимия мочи.
- Иммуноферментный анализ кала.
- Сонография поджелудочной железы.
- Компьютерная или магнитно-резонансная томография.
- Ретроградная холангиопанкреатография.
При низкой информативности вышеописанных методов назначают лапароскопию. Это лечебно-диагностическая процедура, которая позволяет установить точный диагноз и провести малоинвазивное хирургическое лечение, после которого пациент быстрее восстанавливается.
Обязательно проводится дифференциальная диагностика панкреатита с такими заболеваниями:
- острый холецистит;
- перфорация (сквозной дефект желудка и кишечника);
- острая кишечная непроходимость;
- желудочно-кишечное кровотечение;
- абдоминальная ишемия (нарушение проходимости брюшной аорты).
Постановкой диагноза и лечение занимается целая команда врачей – гастроэнтеролог, терапевт, хирург, рентгенолог, инфекционист, эндокринолог, диетолог, нарколог, онколог.
Лечение заключается в коррекции образа жизни (в том числе питания) и приеме медикаментов. Избавится от неприятного привкуса во рту, ускорить выздоровление и предупредить осложнения помогут дополнительные терапевтические методы – физиотерапия, народные средства.
Также человек должен регулярно посещать врача для проведения повторной диагностики, которая поможет оценить эффективность схемы лечения и при необходимости ее корректировать.
Коррекция питания
Устранить неприятный привкус во рту и другие симптомы панкреатита поможет диета. В первые 1-3 дня назначают лечебное голодание для щажения пораженного органа.
Пациент может пить около 1,5 л минеральной щелочной воды без газа (средний или низкий уровень минерализации). Например, Боржоми, Ессентуки №4, Смирновская. Питьевой режим дополняется 200-400 мл отвара шиповника или слабого несладкого чая.
При острой форме панкреатита или при рецидиве хронического (если не требуется искусственное питание (парентеральное/энтеральное)) заболевания назначают диету №5-п (вариант №1). Она имеет характеристики, представленные в таблице.
| Характеристика | Суточная норма |
| Калорийность | От 1500 до 1600 ккал |
| Белки | 80 г (60% животные) |
| Углеводы | 200 г (около 15 г сахара) |
| Жиры | От 40 до 60 г (до 25 г животных) |
| Белковые смеси (порошок) | 27 г (40 г протеина на 100 г смеси) |
Энергетическая ценность рациона снижается за счет резкого ограничения жиров и углеводов.
При панкреатите нужно исключить продукты, которые провоцируют метеоризм, содержат грубые пищевые волокна, экстрактивные вещества. Блюда отваривают или готовят в мультиварке. Мясо, рыбу, овощи, каши измельчают с помощью блендера. Консистенция блюд должна быть жидкой или полужидкой.
Пищу принимают от 5 до 6 раз за сутки. Она должна быть теплой, холодную и горячую еду исключают.
Рацион питания согласно первому варианту диеты №5-п представлен на следующих фото (в первом столбце – разрешенные продукты, во втором – запрещенные).


Также запрещено употреблять консервированные, копченые изделия, газировки (в том числе квас), кофе, крепкий чай, спиртные напитки, соки, чистые или разбавленные водой (особенно виноградный).
Этой диеты нужно придерживаться с 3 по 10 день после купирования приступа панкреатита. Такое питание помогает устранить симптомы болезни, в том числе привкус во рту.
Потом пациенты переходят на диету №5-п, вариант №2. Это специализированное высокобелковое питание, которого нужно придерживаться от 6 до 12 месяцев. Рацион содержит минимум жиров, углеводов (простые сахара), соли.
Нужно избегать продуктов с экстрактивными веществами, пуринами (азотистые соединения), жирами, содержащими канцерогены (после жарки), эфирными маслами. Они вызывают неприятный привкус во рту, могут спровоцировать обострение болезни. Исключается пища, вызывающая метеоризм.
Согласно второму варианту диеты 5-п продукты варят, готовят на пару, иногда запекают в духовке (без масла). Жарка запрещена. Пища должна быть перетертой (полужидкая, пюреобразная).
Пищу принимают 5-6 раз за сутки. Еду употребляют медленно, тщательно пережевывая.
Оптимальная температура блюд – от +57°С до +62°С.
Характеристика диеты второго варианта диеты 5-п представлена в таблице.
| Показатель | Суточная норма |
| Калорийность | От 2270 до 2570 ккал |
| Белки | От 110 до 120 г (50% животные) |
| Жиры | От 70 до 80 г (15-20% растительные) |
| Углеводы | От 300 до 350 г (около 30 г сахара) |
| Соль | 6 г |
| Жидкость | 1,5 л |
| Белковые смеси | 36 г (40 г протеина на 100 г продукта) |
Рацион второго варианта диеты 5-п представлен на фото ниже.
Такое питание показано при хроническом воспалении поджелудочной железы (фаза выздоровления и ремиссия), а также после купирования симптомов болезни (в том числе сладкий, кислый или горький привкус во рту).
Оно помогает уменьшить воспалительные и дегенеративные изменения органа, нормализовать его функциональность. Диета 5-п (2 вариант) снижает возбудимость желчного пузыря, предотвращает распространение жировой ткани в печени, поджелудочной, уменьшает нагрузку на желудок и кишечник.
«Золотые» правила
Чтобы избавится от неприятного привкуса во рту и других симптомов панкреатита, мало корректировать питание, нужно провести комплексное лечение. При легкой форме болезни (без повреждения структуры железы) или хроническом ее течении проводят амбулаторное лечение (пациент регулярно посещает клинику). Острые состояния требуют госпитализации.
В обоих случаях применяются такие «золотые» правила терапии:
- Холод. К области поджелудочной железы прикладывают ледяной компресс, чтобы снизить ее функциональную активность.
- Голод. Пациенты голодают 1-3 дня, а содержимое желудка удаляют с помощью зонда. Питание проводится энтеральное (через зонд) или парентеральное (внутривенное, через катетер). Во время голодания можно пить только воду без газа.
- Покой. Человек должен соблюдать постельный режим, избегать стрессовых ситуаций. Помогут в этом натуральные седативные средства, например отвар или настой пустырника и валерианы. Они повышают устойчивость к стрессам, которые могут спровоцировать обострение панкреатита, устраняют спазм гладких мышц, усиливают действие обезболивающих препаратов.
Неострые формы болезни лечат диетой, ферментными и противовоспалительными препаратами. Этот план терапии позволяет избавиться от неприятного привкуса во рту, нормализовать функциональность железы.
При остром панкреатите пациента госпитализируют. Чаще применяют такую тактику лечения:
- Новокаиновая блокада (обезболивающий укол в зону поражения) и спазмолитики помогут справиться с болью.
- Холод, голод, покой.
- Прием медикаментов.
- Инфузионная терапия (введение в кровоток растворов) применяется для выведения токсинов, коррекции водно-электролитного, кислотно-основного, белкового баланса), предотвращения панкреонекроза (омертвение тканей поджелудочной).
Операцию проводят при тяжелом течении панкреатита, который сопровождается не только появлением неприятного привкуса во рту, но и образованием абсцессов (полость, заполненная гноем), кист, участков скопления жидкости и т. д.
Лекарственные препараты
При острой форме заболевания проводится стационарное лечение (консервативное или хирургическое) с применением инъекционных препаратов. Врачи контролируют состояние пациента, периодически проводят анализы крови и мочи, чтобы определить концентрацию ферментов пораженной железы.
При остром воспалении, которое сопровождается неприятным привкусом во рту и другими симптомами, используют такие препараты:
- Спазмолитики – расслабляют спазм гладкой мускулатуры, ослабляют боль. Применяют Но-шпу, Мебеверин, Баралгетас, Спазмолгон. Нередко их комбинируют с НПВС (Диклофенак, Ибупрофен) для купирования воспаления, снижения боли.
- Блокаторы рецепторов – снимают спазм, обезболивают. Назначают Гастроцепин, Платифиллин.
- Холинолитические препараты – Атропин, Платифиллин. Уменьшают выработку панкреатического сока и объем жидкости, которая выделяется по протокам железы.
- Антациды – Алмагель, Фосфалюгель, Маалокс. Нейтрализуют действие соляной кислоты, снижают активность пораженного органа.
- Блокаторы гистаминовых рецепторов (Квамател, Рантак) или ингибиторы протонного насоса (Пантопразол, Омепразол). Угнетают продукцию панкреатического сока, позволяют железе восстановится.
- Ферментные препараты – Контрикал, Панкреатин, Гордокс, Креон, Фестал, Мезим. Снимают отек поджелудочной железы, ослабляют губительное действие ферментов органа на собственные ткани.
- Гормональные препараты гипоталамуса (Сандостатин). Угнетают выработку ферментов пораженной железы, желудка и кишечника, предупреждают раздражение органа.
- Противорвотные средства – Метукал, Церукал, Осетрон, Мосид. Избавляют от тошноты.
- Антибиотики (Метронидазол, Цефтриаксон, Левофлоксацин, Ципрофлоксацин) назначают при бактериальном происхождении панкреатита. Применяются средства с широким спектром активности, иногда их комбинируют (по 2-3 медикамента).
Диарею нельзя устранять медикаментозно. Необходимо восполнить недостаток электролитов, которые теряет организм вместе с испражнениями. Для этого используют Регидрон, Оралит, Хумана Электролит (готовят пероральные растворы). Внутривенно могут вводиться такие препараты, как Трисоль, раствор Рингера, глюкозы (5%).
При хроническом панкреатите, который нередко сопровождается неприятным привкусом во рту, могут применяться таблетированные формы лекарств:
- комбинированные спазмолитики (Баралгетас, Спазган, Спазмалгон);
- блокаторы протонного насоса;
- антацидные, противорвотные средства;
- ингибиторы протеолитических ферментов.
При облегчении состояния пациента схема лечения дополняется ферментами, которые ускоряют восстановление поджелудочной железы (Панкреатин, Вобэнзим, Эрмиталь, Аджизим), избавляют от неприятного привкуса во рту. Последние средства применяют 6-12 месяцев.
Народные средства
Лекарства на основе растительных компонентов дополняют основное лечение на стадии ремиссии (затухание симптоматики). Они помогают устранить кислый, сладкий или горький привкус во рту, ослабить воспаление, боль, обладают умеренным мочегонным/желчегонным эффектом, нормализуют пищеварение, демонстрируют общеукрепляющее действие.
Действенные рецепты при панкреатите:
- 1 ст. л. измельченных цветов бессмертника заливают 200 мл горячей (недавно кипевшей воды), накрывают крышкой, оставляют до остывания. Теплый настой фильтруют, пьют 3 раза за сутки перед едой (за полчаса).
- Смешивают по 50 г пижмы, рылец кукурузы, ромашки, шишек хмеля, 150 г крушины. 1 ст. л. сбора заливают горячей водой (300 мл), настаивают, процеживают. Пьют по 100 мл 3 раза в день.
- Смешивают в равных частях почки березы, зверобой, ромашку, бессмертник. 1 ст. л. сбора заваривают 500 мл горячей воды. Пьют как чай, можно добавлять в теплый напиток немного меда.
- Смешивают 30 г мяты, по 50 г крушины, пастушьей сумки, семян льна, по 100 г пижмы, зверобоя, по 120 г листьев черники, корней цикория, 150 г крапивы, 200 г бессмертника. 4 ст. л. сырья заливают литром горячей воды, оставляют в термосе до утра. Пьют перед едой.
- Картофель (красный сорт) очищают, моют, измельчают, выжимают сок. Принимают утром и вечером перед пищей, а через 5 минут выпивают 150 мл кефира (свежий, нежирный).
Чаще при панкреатите, который сопровождается неприятным привкусом во рту, применяют отвары и настои трав.
Подбирает рецепты с учетом диагноза и общего состояния пациента врач. Он же определяет кратность применения отдельных средств, а также длительность курса.
Физиотерапия
Избавится от неприятного привкуса во рту, снять спазм, улучшить отток панкреатического секрета, ослабить воспаление, восстановить кровообращение в поджелудочной железе помогут физиотерапевтические методики. Их применяют по медицинским показаниям при стихании обострения или нестойкой ремиссии.
Комплексная терапия панкреатита дополняется такими процедурами:
- Лазеротерапия. Ослабляет воспаление, обезболивает, ускоряет заживление тканей.
- Магнитотерапия. Снижает воспалительный процесс, боль, активирует иммунитет, улучшает показатели крови, усиливает микроциркуляцию.
- Электрофорез с анастезирующими растворами и спазмолитиками.
- ДМВ-терапия. Устраняет отек, застойные процессы, снижает уровень воспаления, ускоряет регенерацию.
- Ультразвуковая терапия или фонофорез (сочетание ультразвука и медикаментозного воздействия). Проявляет болеутоляющее, антиспастическое, сосудорасширяющее, противовоспалительное действие.
- Грязелечение (аппликации). Стимулирует восстановительные процессы, нормализует микроциркуляцию в поджелудочной железе.
Выбор физиотерапевтической методики при панкреатите, длительность сеансов и курса лечения определяет врач.
Хирургическое лечение
Нередко причины появления неприятного привкуса во рту и других симптомов панкреатита более серьезные, чем кажется. Тогда не обойтись без операции.
Показания к хирургическому лечению:
- конкременты в желчных протоках;
- скопление жидкости внутри железы или вокруг нее;
- участки некроза, абсцессы, кисты.
При наличии конкрементов проводят панкреатоеюностомию, эндоскопическую вирсунготомию или паппиллосфиннктеромию и т. д. Кисты и гнойные полости в железе помогут устранить такие процедуры, как эндоскопическое дренирование, марсупализация, цистогастростомия. При наличии участков омертвения назначают некрэктомию (удаление пораженных участков) или полностью удаляют железу.
Бессмысленно бороться с отдельными симптомами панкреатита. Например, привкусом во рту, тошнотой или болью. Нужно выяснить причину патологии и повлиять на нее комплексно. Чем раньше будет начато лечение, тем выше шансы на успех.
А вы не ощущали сладкий, кислый или горький привкус во рту? Какие действия вы предпринимали, проводили ли лечение? Расскажите в комментариях свою историю борьбы с панкреатитом.
Также рекомендуем посмотреть подобранные видео по нашей теме.
Эффективное лечение панкреатита.
Симптомы панкреатита.
Источники:
- https://pandia.ru/text/80/223/8070-5.php
- https://medportal.ru/enc/gastroenterology/pancreas/3/
- https://www.chitalkino.ru/kalinin-a-v/gastroenterologiya-i-gepatologiya-4/
- http://kingmed.info/knigi/Gastroenterologiya/book_1187/Bolezni_podjeludochnoy_jelezi-Maev_IV_Kucheryaviy_YuA-2009-djvu
- https://praktik-dietolog.ru/article/155.html
- https://www.medkursor.ru/biblioteka/rukovodstvo/pish_bol/13899.html
Частые вопросы
Почему при панкреатите возникает различный привкус во рту?
При панкреатите возникает различный привкус во рту из-за нарушения процесса пищеварения, а также из-за выделения различных ферментов и энзимов поджелудочной железы, что влияет на восприятие вкуса.
Какие методы лечения различного привкуса во рту при панкреатите существуют?
Для лечения различного привкуса во рту при панкреатите используются методы, направленные на нормализацию работы поджелудочной железы, а также на улучшение процесса пищеварения. Это может включать в себя прием ферментных препаратов, диету, отказ от вредных привычек и прием лекарств, направленных на устранение воспаления.
Полезные советы
СОВЕТ №1
При панкреатите рекомендуется придерживаться диеты, исключающей жирные, острые, копченые и жареные продукты. Важно употреблять больше овощей, фруктов, нежирных молочных продуктов и нежирного мяса.
СОВЕТ №2
Обратите внимание на свою потребность в ферментных препаратах, которые помогут улучшить пищеварение и уменьшить неприятные ощущения во рту.
СОВЕТ №3
При возникновении различного привкуса во рту при панкреатите, обязательно проконсультируйтесь с врачом, чтобы получить профессиональные рекомендации и назначения по лечению.